Greffe d'organe
introduction
Lors d'une transplantation d'organe, un organe malade d'un patient est remplacé par le même organe d'un donneur. Ce donneur d'organes est généralement décédé récemment et a consenti au prélèvement de ses organes si sa mort est clairement prouvée.
Les personnes vivantes peuvent également être considérées comme des donateurs s'il existe une relation particulière telle que des parents ou des partenariats. Cependant, une seule paire d'organes (comme un rein) ou un segment d'organe (comme un morceau de foie) peut être donné. Bien sûr, il y a aussi un risque pour le donateur.
Une greffe d'organe est généralement précédée d'un long processus. Tout d'abord, il faut établir que le patient et l'organe n'ont aucune perspective de guérison complète irréversible est abimé. Ensuite, le patient continue pendant longtemps Liste de transplantation sur laquelle sont répertoriés tous les futurs destinataires d'un nouvel organe. Il n'est pas rare que le temps d'attente soit trop long et que le patient meure avant l'opération.
Si la circonstance heureuse se produit qu'un organe approprié est trouvé pour un patient, les processus suivants doivent être effectués rapidement. le organe doit sortir du donneur d'organe le plus rapidement possible enlevé et refroidi stocké et transporté au destinataire. C'est ce qui arrive à ça organe cassé enlevé et dans le même engagement que nouvel organe inséré.
Pour que tous les processus puissent se dérouler le plus rapidement possible, toutes les personnes qui sont prêtes à être donneur d'organes après leur mort devraient s'unir Carte de don d'organes emportez avec vous. De nombreux organes potentiellement vitaux ne peuvent pas être prélevés en raison d'incertitudes juridiques.
Risques de greffe d'organe
Les risques de transplantation d'organes peuvent être nombreux et se concentrer principalement sur celui qui est entrepris chirurgie. Les gros vaisseaux doivent être interrompus lors du remplacement d'un organe. Si ces vaisseaux sont endommagés, le patient peut perdre de grandes quantités de sang en très peu de temps, et éventuellement une partie du sang. Perte de sang mourir. Sinon, tous les risques généraux s'appliquent qui peuvent survenir dans les opérations, en particulier de plus grande nature, par exemple Complications de l'anesthésie. Surtout avec les greffes cardiaques ou pulmonaires, le corps humain est connecté à un Machine de survie stressé.
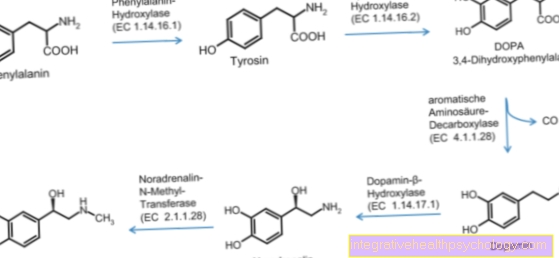
L'organe transplanté peut également causer des difficultés. S'il n'est pas transplanté assez rapidement ou s'il n'est pas connecté à l'approvisionnement en sang suffisamment efficacement, il peut ne pas être possible d'atteindre sa pleine fonction. Cela peut aussi devenir un défaillance d'organe renouvelée viens. Cela peut être fait grâce à un Réaction de rejet dans lequel le système immunitaire du receveur d'organe se retourne contre l'organe étranger. Afin de supprimer cette réaction de défense, il sera demandé au patient Immunosuppresseurs administré. Ce sont des médicaments qui suppriment le système immunitaire, mais aussi des effets secondaires tels que Nausée et vomissements, plus légers Sensibilité à l'infection ou vertiges peut avoir.
rejet
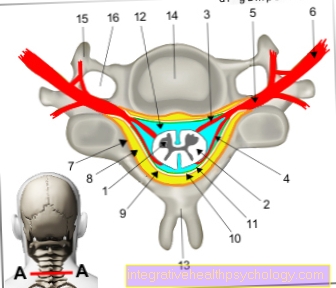
Cela s'applique au rejet d'organe après une transplantation d'organe Système immunitaire du receveur contre l'organe transplanté. Les cellules de défense reconnaissent que l'organe est constitué de cellules étrangères qui sont ensuite combattues. Le mécanisme est similaire à celui de l'infection par des bactéries ou des virus. Le corps forme ce qu'on appelle anticorpsqui coopèrent avec Cellules inflammatoires dirigez-vous contre le tissu exogène et essayez de l'endommager pour finalement le décomposer.
La répulsion peut varier en intensité et en cours, c'est pourquoi différentes formes de réaction ont été définis.
À rejet hyperaigu c'est une réaction immédiate. Les anticorps correspondants sont déjà disponibles, par exemple chez Incompatibilité de groupe sanguin et réagir immédiatement avec le greffon. Ça arrive en masse Réactions de coagulationqui peut être mortelle et une retrait immédiat de l'organe donneur exiger.
UNE rejet aigu est également pris en charge par le système immunitaire médiatisée, mais ne se produit que pendant le cours. Après plusieurs jours, mais aussi après des mois ou des années, les experts estiment que certaines cellules immunitaires (lymphocytes T) se retournent contre les structures protéiques des tissus étrangers. Cette réaction peut être évitée en administrant des médicaments qui suppriment le système immunitaire - des immunosuppresseurs. C'est donc un rejet aigu pas nécessairement associé au prélèvement de l'organe du donneur, mais avec des occurrences répétées conduit à des dommages aux cellules et finalement à une défaillance des organes.
Contrairement aux réactions aiguës et rapides, on se produit également chez certains patients rejet chronique sur. Ça arrive pendant des années et est causée par des dommages aux vaisseaux sanguins d'alimentation dans l'organe du donneur. L'inflammation suivie de cicatrices entraîne un rétrécissement du système vasculaire, ce qui entraîne une mauvaise circulation sanguine vers les tissus. L'organe perd progressivement sa fonction jusqu'à ce qu'il tombe complètement en panne et doive être remplacé.
Don de moelle osseuse
Le don de moelle osseuse joue un rôle important dans le traitement des maladies tumorales malignes qui affectent le système hématogène. Des exemples de telles maladies sont: la leucémie aiguë, la leucémie myéloïde chronique (LMC), le lymphome hodgkinien ou le lymphome non hodgkinien, mais également l'anémie aplasique et la thalassémie, qui ne sont pas des maladies tumorales.
La moelle osseuse contient des cellules souches importantes pour la formation du sang. Cependant, le processus d'obtention de cellules souches devient de plus en plus convivial pour les donneurs. Il est de plus en plus rare qu'un os soit réellement percé pour obtenir des cellules souches, mais ce que l'on appelle l'aphérèse des cellules souches est utilisé à la place. Cela consiste à administrer au donneur une substance qui stimule la formation de sang et augmente la teneur en cellules souches dans le sang circulant afin qu'elles puissent être filtrées. La moelle osseuse ou les cellules souches peuvent provenir du patient lui-même ou d'un autre donneur, ce qui doit cependant être compatible.
Le patient est préparé de manière intensive à recevoir le don de moelle osseuse ou de cellules souches. Une radiothérapie hautement efficace détruit toutes les cellules hématopoïétiques du patient, ce qui entraîne souvent la mort du cancer. Ensuite, le matériel du donneur est ajouté au sang et le système hématogène peut se normaliser.
La suppression du système immunitaire peut entraîner des infections que les personnes dont les cellules immunitaires fonctionnent ne pourraient pas contracter. Des dommages aux organes et des occlusions veineuses dangereuses peuvent également survenir.
Après une greffe de cellules souches réussie et simple, il est possible que le cancer se développe à nouveau. Après la greffe, la charge du patient doit être maintenue aussi faible que possible, c'est pourquoi une immunosuppression médicamenteuse doit également être réalisée ici. De cette façon, le cancer peut être complètement guéri à vie.
En savoir plus sur le sujet: Don de moelle osseuse et don de cellules souches
Greffe du rein
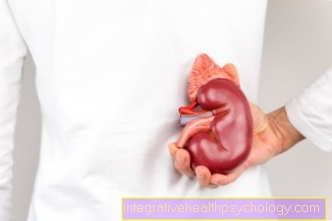
La transplantation rénale implique généralement Rein de donneur dans la cavité pelvienne du patient transplanté sans enlever les reins altérés. Cela rend la procédure un peu moins compliquée et évite les complications au moins à ce stade. L'organe est connecté au système vasculaire de la jambe et de la vessie.
Dans de nombreux cas, le donneur est toujours en vie et entretient une relation familiale ou conjugale avec le patient. Puisqu'une personne peut se débrouiller avec un rein, ce type de greffe d'organe peut en avoir un Don vivant être considéré. Le but de cette option thérapeutique est de patients dialysés Délivrer aux patients une thérapie de remplacement rénale permanente, qui peut améliorer considérablement la qualité de vie. Les patients remarquent une amélioration des performances, le taux de mortalité diminue et la situation métabolique s'améliore. Également frais du traitement sont vus à long terme Greffe de rein moins chère qu'avec des années de dialyse.
Avant une greffe de rein, le compatibilité de l'organe donneur vérifié devenir. De plus, le patient est autorisé à pas de maladie cardiaque grave, difficile Cancer ou une infection actuelle avoir. Avec une greffe d'organe réussie et des soins de suivi simples, une greffe de rein fonctionne le plus longtemps de tous les organes transplantés.
Greffe du foie
Chaque année, environ 1000 patients en Allemagne reçoivent de nouvelles parties du foie. Les organes du donneur proviennent principalement du défuntun foie peut être partagé entre deux patients nécessiteux. UNE Don vivant est dans une certaine mesure aussi possible. De cette manière, les parents peuvent donner des parties de leur foie à leurs enfants malades sans subir de graves dommages ou inconvénients - le foie peut bien se régénérer.
La multitude de maladies qui perturbent ou détruisent le foie dans sa fonction et sa structure font des greffes hépatiques une approche thérapeutique importante pour diverses maladies. Les maladies peuvent être de nature différente, bien que seules quelques-unes soient mentionnées ici: Maladies du parenchyme hépatique dans lesquelles le tissu hépatique est causé par un virushépatite ou à travers l'abus d'alcool est endommagé de façon permanente; Maladies des voies biliaires, par exemple inflammation chronique ou blocage croissant des voies biliaires; Les maladies métaboliques comme Maladie de Wilson, Galactosémie ou maladie de stockage du glycogène; Maladies vasculaires du foie, causées par des virus, l'usage de drogues ou la grossesse, entre autres Syndrome de HELLP Peut survenir; Cancers du foie et les lésions hépatiques.
Une greffe d'organe du foie est autorisée pas fini si le patient est sous Thrombose de la veine porte souffre. La veine porte est le vaisseau principal du foie et peut mettre en danger la santé de l'organe du donneur si elle est bloquée par un thrombus. Le contexte psychologique du patient doit également être analysé avant une opération. y a t-il La transplantation hépatique ne doit pas être effectuée si vous êtes dépendant d'alcool ou de droguessinon l'organe serait trop stressé.
Une transplantation hépatique réussie avec une survie à long terme du patient dépend fortement de la compatibilité de tous les facteurs cellulaires. Une forte immunosuppression peut augmenter la probabilité qu'il n'y aura pas de rejet et que la pleine fonction sera maintenue. Les complications peuvent résulter d'un saignement ou d'une connexion incomplète du système des voies biliaires.
Transplantation cardiaque
Étant donné que le cœur en dehors de la circulation humaine a la durée de conservation la plus courte de tous les organes pouvant être transplantés, l'attribution d'un organe de donneur et la greffe d'organe elle-même doivent être initiées le plus rapidement possible. le seule raison pour une transplantation cardiaque représente généralement un insuffisance cardiaque sévère représenter.
L'indication, l'urgence d'une greffe, est calculée individuellement pour chaque patient à l'avance. Dans ce contexte, un Système d'évaluation qui concerne le fonctionnement du cœur. Par exemple, le Rythme cardiaque, les Volume de course et la moyenne Pression artérielle. Qui obtient un cœur de donneur potentiel dépend de divers facteurs. Il prend en compte l'urgence avec laquelle le patient a besoin d'un nouveau cœur et depuis combien de temps le patient attend un nouvel organe. De plus, le temps entre le prélèvement et la transplantation, c'est-à-dire le temps de livraison et d'opération, doit être pris en compte (maximum 3 à 4 heures). La taille du cœur dépend du poids corporel ou de la structure du donneur d'organe, c'est pourquoi la différence entre donneur et receveur pas plus de 20% peut être. L'organe doit également être largement compatible au niveau cellulaire.
Pendant l'opération, le patient doit se rendre dans un Machine de survie connecté avant que le cœur puisse être retiré. Le corps du patient est refroidi à 26-28 ° C (Hypothermie) pour minimiser la désintégration cellulaire. Le nouvel organe est connecté aux vaisseaux sanguins du patient, puis le cœur est remis en mouvement. À travers le Traitement de suivi avec des immunosuppresseurs puissants peut un Réaction de rejet peut-être évité, ce qui est très probable au cours des quatre premières semaines.
Les patients avec un nouveau cœur sont plus susceptibles de mourir d'un Infection par des bactéries ou des champignons, suite à l'opération. Le système immunitaire est trop faible en raison de la suppression pour combattre les agents pathogènes. À propos de moitié de tous les patients transplantés cardiaques dans les 5 premières années après l'opération Maladie vasculaire sur le cœur, appelée vasculopathie de transplantation.Avec cela, cela peut être cliniquement normal Crise cardiaque viens.
Greffe de poumon
Pour une transplantation pulmonaire, un ou plusieurs lobes pulmonaires, un poumon entier ou les deux lobes peuvent être utilisés. En fonction de la maladie précédente, un choix est fait entre les différentes options. Les maladies suivantes rendent le plus souvent nécessaire une transplantation pulmonaire au stade terminal: résistant au traitement Sarcoïde, MPOC (Bronchopneumopathie chronique obstructive), Hyperinflation pulmonaire (Emphysème), Maladie du parenchyme pulmonaire (Fibrose), Fibrose kystique, inflammation chronique ou dilatation des bronches et grosses lésions pulmonaires.
dans le chirurgie devient la cage thoracique ouvert de l'avant et dans le cas d'une transplantation bilatérale, un poumon à la fois est remplacé. C'est n'utilisant généralement pas de machine cœur-poumon nécessaire, ce qui réduit l'effort chirurgical. Cependant, s'il y a des troubles circulatoires pendant l'opération ou si la saturation en oxygène tombe dans une plage critique, il peut encore être nécessaire de l'utiliser.
Autre Complications peut saigner ou Réactions de rejet être avec le recul. Par exemple, si le patient a un Insuffisance cardiaque, une Empoisonnement du sang (état septique), Insuffisance hépatique ou rénale, cancer ou Trouble de la toxicomanie (Alcool, drogues, médicaments) la transplantation d'organe peut ne pas être effectuée. La transplantation pulmonaire ne se fait que dans les grandes cliniques (principalement les cliniques universitaires). Par conséquent, la planification de l'opération le plus souvent très spontanée doit être basée sur cela.
Greffe de cornée

La greffe de cornée est que greffe la plus couramment pratiquée. Rien qu'en Allemagne, environ 5 000 opérations de ce type sont effectuées chaque année. Ce nombre serait encore plus élevé si davantage de personnes se rendaient disponibles en tant que donneurs après leur décès - le besoin est bien supérieur à l'offre.
La greffe peut être réalisée dans son ensemble ou uniquement pour des couches individuelles. Tout d'abord, le destinataire dans un la chirurgie ophtalmologique enlève la cornée afin de pouvoir insérer le matériel de don. Ceci est appelé si toutes les couches cornéennes sont transférées kératoplastie perforante. Lors du transfert de couches individuelles, on parle de kératoplastie lamellaire.
Au lieu d'un don, un Préparation cornéenne sont fabriqués à partir des propres cellules souches du corps. Un rejet de la greffe est impossible car ce sont les propres cellules du corps.
Une greffe d'organe de la cornée peut être nécessaire en raison des maladies suivantes: malformation cornéenne, kératocône, cicatrisation de la cornée, lésions oculaires avec atteinte de la cornée ou infections qui touchent les yeux et attaquent la cornée.
Processus de don d'organes
Si un donneur d'organe décède, ses données personnelles seront transmises à la Fondation allemande pour la transplantation d'organes (DSO), qui à son tour est appelée la plus haute autorité Eurotransplant contacté. Eurotransplant est un centre médical qui coordonne l'attribution des greffes d'organes à travers l'Europe.
Une fois qu'un organe approprié a été trouvé pour un patient sur la liste de transplantation, tout doit se passer rapidement. Après la mort du donneur, le tissu devient de plus en plus endommagé au fil du temps et doit donc être rincé avec une solution de conservation des tissus, conservé dans un endroit frais et utilisé rapidement pour une transplantation réussie.
Le différent organes sont là peut être conservé pendant différentes durées en dehors de la circulation physique fonctionnelle. le cœur a la durée de conservation la plus basse à seulement 4 heures. Dans les grands organes, le Reins peut être transplanté avec le plus grand intervalle possible - dans les 36 heures. Cornée n'est pas soumis à un flux sanguin aussi fort que les autres organes, est donc plus robuste et peut être conservé au réfrigérateur jusqu'à 72 heures.
Toutes sortes de choses Bénéficiaire d'orgue il faut donc joignable à tout moment afin qu'une admission immédiate dans un hôpital correspondant puisse avoir lieu. Dans 2 à 3 heures le receveur de l'organe doit pouvoir contacter le responsable Centre de transplantation Présenter.
À Don vivant est l'opération plus facile à planifier et peut être fait sans la pression du temps. Un grand nombre de discussions et d'examens devraient inciter les deux parties à reconsidérer la procédure et à garantir la compatibilité du tissu transféré. Du Donneur doit être définitif Expliquez la décision à une commissionqui peut alors décider pour ou contre l'intervention. Il faut veiller à ce que le donateur agisse de son plein gré.
Le receveur d'organe doit également être préparé pour l'opération. Cette préparation comprend à la fois une enquête précoce et approfondie ainsi qu'une influence sur le Système immunitaire du patient. D'une part, les examens permettent de déterminer les facteurs de risque tels que l'inflammation et certaines maladies préexistantes à haut risque. Outre le Diagnostic de laboratoire du sang et de l'urine devient un ECG écrit, un Image radiographique fait par les poumons, le ventre par Ultrasonique examiné et un Coloscopie effectuée. De plus, le groupe sanguin du patient est déterminé et le tissu est typé pour éviter le risque d'un Réaction de rejet est minimisé. Un autre aspect de la préparation du patient à la transplantation d'organe est ce qu'on appelle Immunosuppression. Le système immunitaire est en grande partie supprimé afin de maintenir la réaction du corps à l'organe étranger aussi faible que possible.
L'opération elle-même est réalisée avec un effort différent selon l'organe. Les organes qui font partie du système circulatoire - cœur et poumons - doivent passer par un Machine de survie être remplacés dans leur fonction. Il s'agit d'une intervention de très grande envergure, qui se traduit par une longue hospitalisation et des mesures de rééducation importantes. La fonction de l'organe transplanté doit être constamment contrôlée dans la période qui suit l'opération, d'une part pour assurer la santé du patient et d'autre part pour vérifier si l'organe est accepté par l'organisme receveur.





.jpg)
-de-quervain.jpg)