Glande surrénale
Synonymes
Glandula suprarenalis, glandula adrenalis,
engl.: glande surrénale
définition
Les glandes surrénales sont des glandes hormonales importantes dans le corps humain. Tout le monde a 2 glandes surrénales. La glande surrénale repose sur les reins d'en haut comme une sorte de bonnet et mesure environ 4 cm de longueur et 3 cm de largeur pour un poids moyen de 10 grammes.
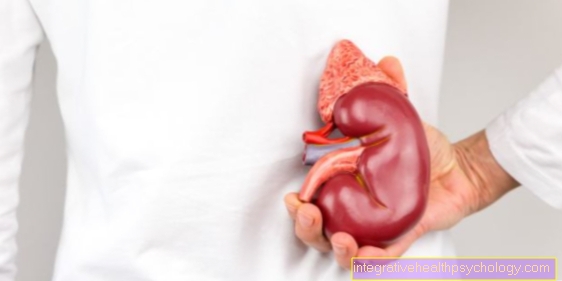
Structure de la glande surrénale
L'orgue peut être divisé en deux sections:
le médullosurrénale interne (Médulla glandulae suprarenalis) fait partie fonctionnellement du sympathique Système nerveux, car ici l'hormone ou la substance émettrice adrénaline et Norépinéphrine, également Catécholamines appelés, sont formés. La médullosurrénale est tirée de l'extérieur par le cortex surrénalien (Cortex glandulae suprarenalis), qui a des fonctions importantes dans l'équilibre hormonal du corps. Il représente également la partie principale de l'organe et est porté à l'extérieur par une capsule de tissu conjonctif (Capsule fibreuse) limité. Le cortex surrénalien peut à son tour être divisé en trois sections en fonction de la fonction et de la disposition des cellules: de l'extérieur vers l'intérieur, il y a la zona glomerulosa (Disposition en forme de boule ou en forme de boule des cellules), Zona fasciculata (disposition en colonne) et Zona reticularis (arrangement réticulé). Le cortex surrénalien est capable d'intervenir dans l'équilibre hydrique, sucré et minéral du corps grâce aux hormones qu'il produit. Les hormones synthétisées par le cortex surrénalien appartiennent toutes au groupe des Hormones stéroïdescar ils ont la même molécule précurseur cholestérol (structure chimique de base du stérane) propre.
Illustration glande surrénale et rein
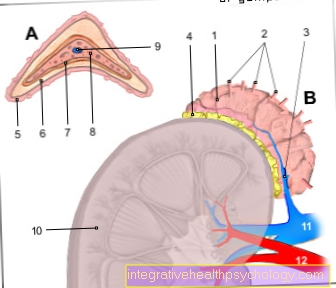
- Glande surrénale -
Glande surrénale - Artères surrénales -
Artère suprarénale - Veine surrénale -
Veine suprarénale - Gélule graisseuse -
Capsula adiposa
(5e-7e cortex surrénalien
C.ortex) - Zone de balle -
Zona glomerulosa - Zone groupée - Zona fasciculata
- Zone de grille - Zona reticularis
- Médullosurrénale - Moelle
- Veine centrale - Veine centrale
- Rein droit - Ren Dexter
- Veine rénale - Veine rénale
- Artère rénale - Artère rénale
Vous pouvez trouver un aperçu de toutes les images du Dr-Gumpert à l'adresse: illustrations médicales
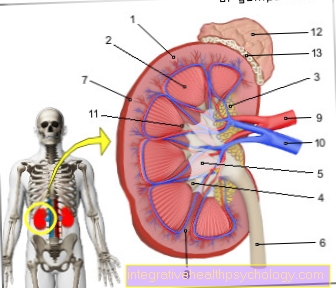
- Cortex rénal - Cortex rénal
- Médullaire rénale (formée par le
Pyramides rénales) -
Medulla renalis - Baie de rein (avec graisse de remplissage) -
Sinus rénal - Calice - Calix renalis
- Bassinet du rein - Bassin rénal
- Uretère - Uretère
- Capsule de fibre - Capsule fibreuse
- Colonne rénale - Columna renalis
- Artère rénale - A. renalis
- Veine rénale - V. renalis
- Papille rénale
(Pointe de la pyramide rénale) -
Papille rénale - Glande surrénale -
Glande surrénale - Gélule graisseuse - Capsula adiposa
Vous pouvez trouver un aperçu de toutes les images du Dr-Gumpert à l'adresse: illustrations médicales
Maladies du cortex surrénalien
Une distinction générale est faite entre le sur-fonctionnement et le sous-fonctionnement de la glande surrénale, selon que trop ou pas assez d'hormone est produite. Les causes sont multiples.
Pour des informations détaillées sur l'hyperactivité de la glande surrénale, voir: Glandes surrénales hyperactives - Symptômes, durée et traitement
Surproduction d'aldostérone = syndrome de Conn
Syndrome de Conn (également hyperaldostéronisme primaire) il y a une augmentation de la production d'aldostérone dans le Zona glomerulosa basé sur le cortex surrénalien. Ceci est principalement causé par des tumeurs bénignes, également appelées adénomes, ou une simple hypertrophie (Hyperplasie) la zona glomerulosa, dont la cause n'a pas encore été élucidée. L'apport accru d'aldostérone entraîne une augmentation de la pression artérielle et une diminution du taux de potassium dans le sang. Cela entraîne généralement des maux de tête, une faiblesse musculaire, de la constipation et une miction accrue et fréquente, souvent aussi la nuit (Polyurie, nycturie), car le potassium évacué aspire de l'eau avec lui. De plus, les patients se plaignent souvent d'une sensation de soif accrue (Polydipsie). Le changement de l'équilibre potassique peut également entraîner des arythmies cardiaques. Cependant, il existe également une forme de maladie dans laquelle le taux de potassium n'est pas modifié, c'est-à-dire dans la plage normale.
Si la maladie est basée sur une tumeur, les symptômes peuvent être traités par une ablation chirurgicale. Est-ce un Hyperplasie, vous donnez des antagonistes de l'aldostérone qui neutralisent les effets de la propre aldostérone du corps, comme la spironolactone. À cette fin, la pression artérielle doit généralement être ramenée dans la plage normale en utilisant un médicament approprié.
Surproduction de cortisol = maladie de Cushing
La maladie de Cushing est causée par une production accrue de cortisol à partir du Zona fasciculata le cortex surrénalien. C'est le cas, par exemple, des tumeurs Glande pituitaire devant. La tumeur produit une quantité accrue de l'hormone ACTH, qui stimule le cortex surrénalien à produire du cortisol.D'autres causes sont une hypertrophie de la glande surrénale, que ce soit en raison d'une tumeur ou d'une croissance bilatérale accrue (Hyperplasie). Les symptômes que présentent alors les patients sont également résumés sous le nom de syndrome de Cushing et sont relativement caractéristiques de la maladie: les patients souffrent d'obésité du tronc avec accumulation de graisse sur le tronc, notamment au niveau de l'abdomen, alors que les bras et les jambes sont très fins. . De plus, il y a souvent un cou épaissi («cou de taureau») et un visage rond («visage de lune»). La peau des patients est similaire au papier parchemin en ce qu'elle devient souvent très fine et les os deviennent cassants (l'ostéoporose). Surtout, le métabolisme des glucides est également perturbé, ce qui peut entraîner un diabète avec une soif accrue et une miction accrue.
L'administration à long terme de cortisone en tant que médicament peut également entraîner la maladie de Cushing. Il est donc important de s'assurer que le patient ne prend ce médicament que le temps nécessaire. Une tumeur doit être retirée pour traitement si possible. Si ce n'est pas le cas, des médicaments inhibant la surproduction de cortisol sont administrés.
En savoir plus sur le sujet: Maladie de Cushing
Cortex surrénalien sous-actif = insuffisance surrénalienne
Si le cortex surrénalien ne produit pas suffisamment de cortisol, on parle d'insuffisance surrénalienne. En fonction de leur cause, une distinction est faite entre une forme primaire, une forme secondaire et une forme tertiaire.
Si la cause réside dans le cortex surrénal lui-même, on parle d'insuffisance surrénalienne primaire ou de maladie d'Addison. Dans la plupart des cas, cela est causé par des réactions auto-immunes contre les cellules du cortex surrénalien, mais il peut également être déclenché par certaines maladies infectieuses telles que la tuberculose ou le sida. Les tumeurs peuvent également en être responsables. L'hypophyse réagit à l'apport réduit de cortisol via un mécanisme de rétroaction avec une libération accrue d'ACTH. Cependant, les cellules productrices d'ACTH dans l'hypophyse produisent également une autre hormone: MSH (hormone stimulant les mélanocytes). Cette hormone stimule les cellules productrices de mélanine de la peau à produire des pigments. Il arrive donc que les patients atteints de la maladie d'Addison aient généralement une peau fortement teintée.
Si la cause est en dehors de la glande surrénale, on parle d'insuffisance surrénalienne secondaire ou tertiaire. C'est le cas des maladies de l'hypothalamus (tertiaire) ou la glande pituitaire (secondaire), qui ne sont alors plus capables de produire suffisamment de CRH ou d'ACTH, ce qui fait que le cortex surrénalien reçoit trop peu de stimuli pour la production de cortisol. Cela peut être le cas des maladies tumorales, de l'inflammation et d'autres maladies dans ces zones du cerveau. Des symptômes sont également possibles après l'arrêt trop rapide du traitement par cortisone: l'administration à long terme de Corstison a habitué le corps à des taux élevés de Corstison dans le sang. L'hypophyse ne libère pratiquement pas d'ACTH. Si le traitement est arrêté très rapidement, l'hypothalamus et l'hypophyse ne peuvent pas s'y habituer aussi rapidement. Le corps manque alors rapidement de cortisol. Cela peut conduire à un "Crise d'Addison«Venez avec une baisse rapide de la pression artérielle, des vomissements et un état de choc. Par conséquent, il faut toujours veiller à ralentir progressivement le traitement par cortisone afin de donner à l'organisme la possibilité de se fournir à nouveau la dose nécessaire d'hormones.
Les symptômes possibles que l'insuffisance surrénalienne peut provoquer sont: le manque de motivation, une pression artérielle basse, des nausées accompagnées de vomissements, de la fatigue, une perte de poids, une perte de poils pubiens et des étourdissements. Cependant, de nombreux symptômes apparaissent très tardivement dans l'évolution de la maladie, de sorte que de grandes parties de la glande surrénale ont souvent déjà été détruites. La thérapie de choix est une substitution des hormones manquantes.
Vous pouvez également en savoir plus sur la maladie d'Addison sous notre sujet: la maladie d'Addison et la crise d'Addison.
Ce qui pourrait également vous intéresser: Symptômes d'hypotension
Troubles de la médullosurrénale
Phéochromocytome
Le phéochromocytome est une tumeur principalement bénigne (environ 90%), les catécholamines (Norépinéphrine et adrénaline) produit. Dans la majorité des cas, il est situé dans la médullosurrénale, mais il peut également être situé à d'autres endroits du corps, par exemple dans le tronc, un plexus de nerfs parallèle à la colonne vertébrale. En raison de la libération accrue et incontrôlée d'adrénaline et en particulier de noradrénaline, les patients atteints de phéochromocytome souffrent d'une augmentation permanente de la pression artérielle ou de crises d'hypertension de type convulsions, dans lesquelles des valeurs potentiellement mortelles peuvent être atteintes, telles qu'une hémorragie cérébrale ou les crises cardiaques ne peuvent plus être exclues. Les symptômes concomitants sont une transpiration excessive, des étourdissements, des maux de tête et des palpitations.
Le phéochromocytome est généralement découvert assez tard. La méthode de choix en cas de suspicion de cette maladie est le dosage des catécholamines dans l'urine et dans le sang. Le traitement de choix est l'ablation chirurgicale de la tumeur, qui peut être accompagnée d'une ablation de la glande surrénale.
En savoir plus sur ce sujet sur: Phéochromocytome
Médullosurrénalienne sous-active
Une médullosurrénale hypoactive est également possible, mais rarement, par exemple après une lésion chirurgicale de la glande surrénale. Si suffisamment de catécholamines ne sont plus produites, le corps a du mal à maintenir sa tension artérielle. Cela peut entraîner des étourdissements et des évanouissements. Des moyens pour augmenter la pression artérielle sont utilisés en thérapeutique.
Syndrome de Waterhouse-Friedrichsen
Au Syndrome de Waterhouse-Friedrichsen il s'agit d'une insuffisance aiguë des glandes surrénales après une infection massive à méningocoques, Haemophilus influenzae ou pneumocoques.
Une coagulopathie de consommation se produit: en raison d'une coagulation sanguine excessive avec formation de caillots sanguins, les facteurs nécessaires à la coagulation sanguine sont épuisés, ce qui entraîne des saignements abondants, en particulier dans la glande surrénale. Étant donné que les glandes surrénales ne sont plus fonctionnelles, l'administration immédiate d'hydrocortisone et de catécholamines est essentielle.
Vous trouverez également de plus amples informations sous notre rubrique: Syndrome de Waterhouse-Friedrichsen

.jpg)