SARM
définition
L'abréviation MRSA signifie à l'origine «Staphylococcus aureus résistant à la méthicilline» et non, comme on le suppose souvent à tort, «Staphylococcus aureus multirésistant». Staphylococcus aureus est une bactérie sphérique à Gram positif que l'on trouve presque partout dans la nature et chez de nombreuses personnes (environ 30% de la population) Population) fait également partie de la flore naturelle de la peau et des voies respiratoires supérieures.
Cela signifie que ces personnes ont été colonisées (= colonisées) par le germe sans présenter de symptômes dans des circonstances normales. En principe, cependant, Staphylococcus aureus est une bactérie pathogène, ce qui signifie qu'elle est capable de déclencher un grand nombre de maladies différentes. S'il peut se propager dans des conditions favorables ou s'il rencontre un système immunitaire affaibli, il peut devenir dangereux pour l'homme à l'aide de divers facteurs dits de pathogénicité.
En savoir plus sur le sujet ici: germes hospitaliers multi-résistants
Symptômes
Les symptômes les plus courants sont les infections cutanées (souvent purulentes: folliculite, furoncles, etc.), les intoxications alimentaires et les maladies musculaires ou osseuses. Dans les pires cas, cependant, cette bactérie peut également provoquer une pneumonie, une endocardite (inflammation de la couche la plus interne du cœur), une septicémie (couramment empoisonnement du sang) ou le syndrome de choc toxique (TSS) qui est spécifique à ce germe et peut même mettre la vie en danger.
Staphylococcus aureus répond généralement bien à une variété d'antibiotiques, c'est pourquoi une maladie simple avec cette bactérie peut généralement être bien traitée avec une céphalosporine de 1ère ou 2ème génération (par exemple le céfuroxime). La particularité des souches de SARM est qu'elles ne répondent pas aux antibiotiques à large spectre habituels. On dit que ce germe est résistant à ces antibiotiques.
La résistance à la méthicilline vient du fait que la bactérie modifie sa structure de surface de telle sorte que l'antibiotique ne peut plus se lier aussi bien à sa surface, ce qui serait cependant nécessaire pour développer son effet. La résistance n'est malheureusement que rarement limitée à la méthicilline, mais affecte également divers autres antibiotiques qui pourraient autrement être utilisés. D'où le terme commun de Staphylococcus aureus multi-résistant. En conséquence, les infections à SARM sont difficiles à traiter et nécessitent un traitement différent de celui du Staphylococcus aureus standard. Cela se fait généralement avec des glycopeptides tels que la vancomycine. Cela donne lieu à la signification particulière de ce germe: dans son spectre de maladies, il correspond à peu près aux autres souches, mais les maladies ne peuvent pas être guéries si rapidement et donc mettre les patients en plus grand danger.
Infection nosocomiale
L'infection par le SARM est particulièrement pertinente dans les hôpitaux et les établissements de soins, en particulier dans le contexte d'infections dites nosocomiales (infections qui sont temporellement liées à une tâche médicale hospitalière et n'existaient pas auparavant).
On suppose que la prévalence du SARM dans la population générale est d'environ 0,4%, dans les maisons de retraite et de soins infirmiers d'environ 2,5% et dans les hôpitaux jusqu'à 25%.
Pour cette raison, une distinction est faite entre deux groupes de SARM:
- L'infection à SARM acquise par l'hôpital: l'hôpital a acquis le SARM. Les personnes âgées et celles dont le système immunitaire est affaibli courent un risque accru de contracter ce type d'infection
- L'infection à SARM qui survient à l'extérieur de l'hôpital: SARM acquis par la communauté c-SARM. Cette forme est relativement rare et se produit également chez les personnes plus jeunes. Elle est également associée à un tableau clinique légèrement différent, par exemple la pneumonie nécrosante et se retrouve plus fréquemment chez les personnes qui ont un certain gène.
transmission
Le plus souvent, le SARM est transmis par contact direct interhumain. Étant donné que de nombreuses personnes le portent sur leur peau, une simple poignée de main suffit souvent pour transmettre le germe à l'autre personne. Tant dans les hôpitaux que dans les maisons de retraite, de nombreuses personnes se retrouvent dans un espace relativement restreint où les contacts cutanés sont fréquents (entre le personnel soignant ou les médecins et les patients), c'est pourquoi un taux élevé de SARM dans ces établissements semble logique.
Même une personne contaminée par le SARM et ne présentant aucun symptôme peut en infecter une autre de manière symptomatique, ce qui entraîne un problème supplémentaire.
De plus, le germe peut également bien adhérer à différentes surfaces. En conséquence, il peut également être transmis via des liquides ou des objets contaminés (les cathéters et les tubes respiratoires sont les options les plus courantes ici). Les premiers symptômes apparaissent généralement environ 4 à 10 jours après l'infection. Ceux-ci sont similaires à ceux causés par le Staphylococcus aureus normal.
infection
SARM est principalement par voie directe Peau à peau Transférer le contact. Infection via des tissus, des vêtements, des objets, des surfaces ou même des systèmes de ventilation sous la forme d'un Infection par gouttelettes possible.
Toutes les colonisations cutanées à court terme ne sont pas synonymes d'infestation permanente par SARM, encore moins d'une infection symptomatique. Au contraire, l'agent pathogène ne parvient généralement pas à s'implanter sur la peau ou la membrane muqueuse des personnes en bonne santé, car il y est repoussé par la flore bactérienne normale de la peau. En conséquence, le SARM est particulièrement un problème pour toutes les personnes qui ont soit immunitaire affaibli sont, en particulier les personnes âgées et malades. Ou chaque fois que le germe se voit offrir une passerelle particulièrement adaptée.
C'est généralement le cas lors des opérations ou des séjours à l'hôpital en général. Lors d'une opération, la barrière protectrice normale est brisée et des instruments chirurgicaux sont insérés dans le corps. Il n'est donc pas surprenant que des séjours ou des opérations plus longs à l'hôpital comportent un certain risque d'être infecté par le SARM.
Plus les soins médicaux sont complexes, plus ils sont surtout à risque Patients en soins intensifs, ou patients dialysés Gens. Chaque accès artificiel, que ce soit la canule intraveineuse, le tube de ventilation ou le cathéter de dialyse, représente une voie d'accès potentielle pour les germes.
Malheureusement, le SARM adhère particulièrement bien au plastique et à l'acier inoxydable, les matériaux les plus couramment utilisés dans les hôpitaux. Malheureusement, les infections à SARM sont également relativement répandues parmi les personnes qui ont besoin de soins de longue durée et donc dans de nombreuses maisons de retraite.
Par conséquent, en tant que parent, vous devez également faire attention aux mesures d'hygiène, telles que la désinfection des mains, lorsque vous vous rendez à la maison de retraite ou à l'hôpital. Comme mentionné ci-dessus, cependant, tous les contacts avec l'agent pathogène du SARM ne sont pas synonymes d'infection. Cependant, des contacts fréquents et étroits avec des personnes infectées augmentent le risque.
L'agent pathogène peut également être transmis d'un animal à l'autre. L'infection est particulièrement possible dans l'agriculture, avec un contact étroit avec les porcs. Si l'infection ou le statut de porteur est connu, on peut contacter en fonction de l'emplacement de l'infection Gants et ou Protège-dents protéger contre la transmission. Vous devez également le faire dans votre environnement privé, par ex. prêter également attention aux parents qui ont besoin de soins.
thérapie
Outre le traitement avec les antibiotiques spéciaux mentionnés ci-dessus, tels que la clindamycine, des mesures supplémentaires doivent être prises chez un patient atteint de SARM. Non seulement lorsque le germe est devenu symptomatique, mais aussi lorsqu'une colonisation asymptomatique est avérée, la rééducation des patients (et du personnel!) Doit être réalisée. Cela signifie que, en fonction de l'emplacement de la contamination, vous devez utiliser un savon antiseptique spécial (Skinsan Scrub) ou une pommade nasale (Mupirocin) chaque jour pour se débarrasser du germe. Le succès de ce traitement peut être déterminé à l'aide d'un frottis, que le médecin prélève dans une zone précédemment colonisée au plus tôt 3 jours après le début du traitement.
De plus, toute surface de travail ou tout équipement avec lequel le patient atteint de SARM est entré en contact doit être désinfecté à intervalles réguliers. De plus, le patient est isolé. Cela signifie qu'il a généralement une chambre individuelle à l'hôpital. Seules les personnes portant un masque facial et une blouse de protection peuvent y accéder. Avant et après avoir quitté la pièce, il est absolument nécessaire de procéder correctement à une désinfection hygiénique des mains. Les articles jetables du patient doivent être retirés dans une poubelle spéciale.
Il existe également des directives spéciales qui doivent être suivies pour les opérations sur les patients atteints de SARM. Bien qu'une salle d'opération supplémentaire ne soit pas nécessaire, une opération doit, si possible, être effectuée en fin de journée et des désinfectants spéciaux doivent être utilisés. Avec toutes ces règles de comportement, on essaie de maintenir la propagation du germe multi-résistant aussi faible que possible.
Test de SARM
Pour faire un test sur SARM les échantillons correspondants doivent d'abord être prélevés.
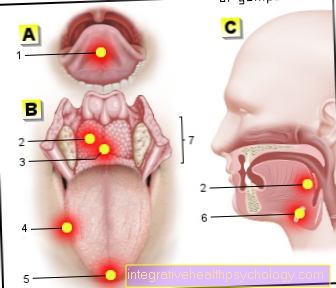
À cette fin, un coton-tige est prélevé sur les zones touchées de la peau avec un coton-tige. Dans de nombreuses cliniques, cela se fait déjà de façon routinière lors de l'admission à l'hôpital. Habituellement, l'échantillon est prélevé dans quelques régions corporelles représentatives, en particulier le nez et la gorge, ainsi que la région de l'aine.
Si le SARM est suspecté d'être colonisé par la vessie ou les cathéters veineux, un échantillon est prélevé directement sur eux, ou des parties du cathéter retiré sont simplement envoyées directement. Il existe alors différentes méthodes pour la détection réelle du SARM. La méthode classique est la culture des échantillons en laboratoire. Cependant, en raison des temps d'incubation jusqu'à ce que les colonies bactériennes se développent, cela prend quelques jours. Les bactéries sont cultivées sur un milieu gélosé contenant du sang dans des laboratoires microbiologiques.
Au début, une seule infection peut être identifiée Staphylococcus aureus prouver que cela se caractérise par une certaine forme de colonie et un certain comportement de croissance. Mais que ce soit un MR staphylococcus aureus, c'est-à-dire une souche de Staphylococcus aureus résistante à la méthicilline (ou familièrement multi-résistante) doit ensuite être déterminée par des tests supplémentaires. A l'aide d'antibiotiques plaquettes et du test dit de diffusion sur gélose, ou en créant des séries de dilutions, le niveau de résistance des pathogènes cultivés est déterminé.
Alternativement, vous pouvez également utiliser des milieux de culture qui contiennent déjà un antibiotique approprié, de sorte que seuls sur eux Staphylocoques résistants Les troncs grandissent. L'inconvénient de cette méthode est qu'elle prend plusieurs jours pour se développer, mais elle est relativement bon marché et facile à mettre en œuvre. Alternativement, il existe de nouveaux développements qui prennent en charge le SARM directement, au moyen de ce qu'on appelle PCR prouver. À ceci PolyméraseKetten-R.action (PCR), Des fragments d'ADN de la bactérie sont dupliqués puis détectés. Cela permet à l'ADN bactérien du pathogène MRSA d'être détecté directement sans le détour de la culture des colonies.
Cette procédure est beaucoup plus rapide et donne un résultat après 2-3 heures. Il est donc principalement utilisé pour pouvoir écarter rapidement la colonisation. Ceci est particulièrement utile lorsque des personnes ont été en contact avec le SARM afin d'exclure rapidement une infection.
Réhabilitation du germe de SARM
L'assainissement n'est pas toujours facile en raison de la résistance.
Une distinction doit être faite entre le traitement d'une infection symptomatique par le SARM lui-même et la colonisation de la peau ou des muqueuses. Avec une telle colonisation, les mesures se limitent principalement à des applications externes.
Avant de traiter le SARM, cependant, la capacité de guérison doit être vérifiée. Devrait donc devant un désintoxication aucun cathéter ou sonde d'alimentation n'est présent. Les plaies ouvertes ou les infections cutanées doivent également avoir été traitées à l'avance dans la mesure du possible afin d'augmenter les chances de succès de la rééducation.
La rénovation proprement dite prend alors environ 5-7 jours. Dans cette phase, d'une part, une pommade nasale antibiotique (par ex. Pommade Mupirocin) Appliqué 3 * par jour. De plus, il existe des soins bucco-dentaires avec un désinfectant approuvé pour les muqueuses, tel que Octénidol.
De plus, tout le corps et les cheveux doivent être lavés avec une solution de lavage désinfectante, telle que B. Octénisane se laver. De plus, tous les objets et surfaces utilisés doivent également être désinfectés et les serviettes doivent être nettoyées immédiatement après utilisation.
Un frottis est utilisé comme un contrôle du succès 48 heures après l'achèvement de la rénovation, puis à nouveau après 6 Et puis à 12 mois effectuée. L'assainissement du SARM n'a réussi que si tous les frottis sont négatifs. Un autre problème est celui infection symptomatique à SARMqui doit être traité par voie systémique avec un antibiotique.
En raison de la résistance du SARM au groupe d'antibiotiques ß-lactamines par ailleurs très fréquemment utilisés, vous devez vous rabattre sur certains antibiotiques du groupe des antibiotiques dits de réserve. L'antibiotique exact à utiliser est ensuite déterminé au moyen d'un antibiogramme et basé sur l'expérience clinique. Dans l'antibiogramme, il est déterminé à l'avance à quel agent la souche de SARM respective est la plus sensible. Les antibiotiques proviennent souvent du groupe des Les glycopeptides (par exemple. Vancomycine) ou des préparations plus récentes telles que Linézolide, ou Daptomycine utiliser.
Souvent également en combinaison avec par ex. Rifampicine, Clindamycine ou Gentamicine. Avant le traitement proprement dit, des sources d'infection amovibles, par ex. Les cathéters doivent être retirés si possible. La réhabilitation supplémentaire de la surface corporelle et des muqueuses est également importante.
Les patients infectés par le SARM reçoivent une chambre d'isolement et une attention particulière doit être portée aux mesures d'hygiène.
prophylaxie
Pour que la propagation du SARM ne devienne pas incontrôlable dans les hôpitaux, le dépistage des patients est désormais effectué avant l'admission. Ici, à l'aide d'un questionnaire, divers facteurs de risque d'infection par le SARM sont enregistrés (par exemple l'âge et l'antibiothérapie antérieure). Les patients à risque sont ensuite contrôlés pour une infection. Dans certains pays européens, cependant, les hôpitaux ont même commencé à tester un frottis pour la présence de SARM sur chaque patient qu'ils admettent.
Depuis 2009, la détection du SARM dans le sang ou le liquide céphalo-rachidien (liqueur) est soumise à une déclaration obligatoire en Allemagne.