Traitement du cancer de la thyroïde
Synonymes au sens large
Traitement de la malignité thyroïdienne, du carcinome papillaire de la thyroïde, du carcinome folliculaire de la thyroïde, du carcinome anablastique de la thyroïde, du carcinome médullaire de la thyroïde
Remarque: cancer de la thyroïde
Pour plus d'informations sur la survenue, les symptômes et le diagnostic du cancer de la thyroïde, voir: Cancer de la thyroïde
thérapie
le chirurgie est la principale forme de traitement des tumeurs thyroïdiennes malignes (malignes).
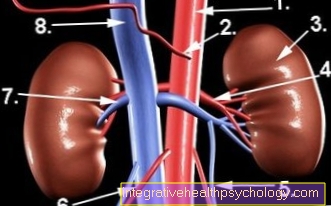
Vous supprimez le thyroïde (=thyroïdectomie radicale) et le régional, c'est-à-dire les ganglions lymphatiques adjacents à la glande thyroïde.
L'opération sera réalisée à iodestockage des tumeurs liées à la thérapie à l'iode radioactif. Leur objectif est d'éliminer tout le tissu stockant l'iode du corps, car ce tissu thyroïdien éventuellement restant pourrait entraîner une nouvelle formation de tumeurs.
Trois à quatre semaines après la chirurgie sera un Scintigraphie corporelle complète réalisée avec une faible dose d'iode radioactif afin de détecter les restes thyroïdiens stockant de l'iode et les métastases du carcinome.
Cette enquête est suivie de la Thérapie à l'iode radioactif on: Le patient reçoit un traitement à forte dose de 131 iode en plusieurs doses. Ceux-ci sont répétés jusqu'à ce que plus aucun tissu stockant l'iode ne puisse être détecté. L'iode radioactif se dépose dans les cellules cancéreuses, mais ne peut pas être utilisé pour former des hormones thyroïdiennes: il détruit les cellules en raison du rayonnement radioactif.
Après l'opération et le traitement à l'iode radioactif, les hormones thyroïdiennes doivent être remplacées (=Remplacement hormonal), car la propre production du corps n'est plus possible.
Info: traitement hormonal substitutif
La substitution doit avoir lieu à une dose si élevée que la valeur de TSH reste aussi faible que possible afin de ne pas exercer de stimulus de croissance sur les métastases du carcinome thyroïdien qui pourraient encore être présentes.
La stimulation des cellules thyroïdiennes productrices d'hormones se déroule dans une boucle de contrôle fermée: l'hormone TRH (= Thyrotropin Releasing Hormone) est libérée par le système nerveux central et agit sur l'hypophyse, qui augmente désormais la TSH (= Tyroidea Stimulating Hormone, thyréostimulation hormone ) est produit et libéré dans le sang.
La TSH agit sur la glande thyroïde: les cellules thyroïdiennes sont stimulées pour produire des hormones, de sorte que T3 et T4 (hormones thyroïdiennes) sont ensuite libérées.
Le faible taux de TSH est atteint grâce à une dose thérapeutique élevée de l'hormone thyroïdienne T4, c.-à-d. une concentration élevée d'hormone thyroïdienne T4 dans le sang ralentit la libération de TSH dans le sens d'une rétroaction négative.
Les carcinomes thyroïdiens anaplasiques sont des tumeurs non productrices d'hormones qui ne stockent pas l'iode et ne sont donc pas détruites par la thérapie à l'iode radioactif. La radiothérapie externe est réalisée après l'opération car les tumeurs indifférenciées sont sensibles aux radiations.
Les carcinomes à cellules C, en revanche, sont résistants aux radiations. Une opération thyroïdienne radicale est nécessaire pour améliorer le pronostic du patient.
En savoir plus sur le sujet: Types de cancer de la thyroïde
Complications
Les complications suivantes de la chirurgie thyroïdienne doivent être mentionnées:
L'opération peut endommager les structures voisines. L'irritation ou la blessure du Nerfs récurrents (= Nerf récurrent des N. vagus), qui court près de la glande thyroïde, peut devenir plus persistante enrouement et difficulté à respirer.
Après un traitement à l'iode radioactif, une inflammation de la tête ou des glandes salivaires peut survenir Ulcère de l'estomac viens. Si le traitement est effectué très souvent et à fortes doses, le risque d'en développer un augmente leucémie tomber malade de 1%.
Suivi
Les patients doivent bénéficier de soins de suivi à vie. Les soins de suivi consistent en des examens semestrielsqui comprennent une palpation de la glande thyroïde et une échographie.
La détermination de la est utilisée pour suivre l'évolution de la maladie tumorale ThyroglobulineFabriqué à partir de tissu thyroïdien sain et de cellules cancéreuses thyroïdiennes. Si cette valeur peut être mesurée à nouveau après une opération thyroïdienne radicale, cela indique la présence de métastases ou d'une nouvelle maladie tumorale (= rechute).
De plus, des contrôles scintigraphiques et radiographiques peuvent être effectués pour détecter les métastases et les récidives.
Veuillez également lire: Métastases dans le cancer de la thyroïde
Pronostic et cours
le papillaire et le carcinome thyroïdien folliculaire ont les meilleurs taux de survie, plus de 95% ou 90% des malades survivent au prochain
10 ans après la maladie. Les patients de moins de 45 ans ont un meilleur pronostic que les patients plus âgés.
Le pronostic du patient avec carcinome médullaire de la thyroïde est nettement pire: seulement la moitié des patients survivent encore 10 ans après la maladie.
Des carcinomes thyroïdiens différenciés surviennent dans 20% des cas
Métastases de la tumeur thyroïdienne 10 ans après la maladie, qui nécessitent un traitement répété agressif.
Les patients qui assistent à un carcinome thyroïdien anaplasique sont malades ont le pire pronostic: l'espérance de vie n'est que d'environ six mois.
En savoir plus à ce sujet sous Espérance de vie dans le cancer de la thyroïde.
prophylaxie
Dans les accidents radioactifs, par ex. Lors d'accidents de réacteur, le stockage d'iode radioactif dans la glande thyroïde peut être évité en prenant de fortes doses d'iodure de potassium.