Choroïde
Synonymes au sens large
Peau vasculaire (uvea)
Médical: Choroïde
Anglais: choroïde
introduction
La choroïde (Choroïde) est la partie arrière de la peau vasculaire (Uvea) de l'œil. Il est intégré entre la rétine et le derme comme une coquille médiane. La peau vasculaire comprend également l'iris et le corps ciliaire (Corpus ciliaire). Avec son réseau de vaisseaux sanguins, il sert à nourrir les structures voisines de l'œil et se compose lui-même de trois couches. Comme la choroïde ne porte pas de fibres nerveuses sensibles, la douleur indique toujours une atteinte des structures voisines avec des fibres nerveuses sensibles.
Le flux sanguin à travers la choroïde est le plus fort de tout le corps humain.
Structure de la choroïde
La choroïde appartient à la peau vasculaire, également appelée peau de l'œil moyen (Uvea). En plus de la choroïde, il comprend la peau arc-en-ciel et le corps ciliaire. Il se situe entre la rétine (rétine) et le derme (Sclérotique).
La choroïde se compose des quatre couches suivantes de l'intérieur vers l'extérieur:
- Lamina basalis (Lien avec la rétine)
- Lamina choroïdocapillaire (petits capillaires)
- Lamina vasculosa (grandes artères)
- Lamina suprachoroidea (Lien avec le derme)
Fonction de la choroïde
La choroïde (Choroïde) a plusieurs fonctions: Il contient de nombreux vaisseaux sanguins et assure ainsi l'apport de parties du globe oculaire (Bulbus oculi) avec de l'oxygène et des nutriments dont les cellules ont besoin pour survivre. En particulier, la couche externe de la rétine (rétine) est alimenté par les vaisseaux sanguins de la choroïde. La rétine, comme le cerveau, a une barrière pour que seules des substances sélectionnées puissent y pénétrer: le Barrière hémato-rétinienne (analogue: Barrière hémato-encéphalique). Par conséquent, l'épithélium pigmentaire, qui appartient anatomiquement à la rétine, se situe entre la choroïde et la rétine. Les cellules de l'épithélium pigmentaire sont fermement connectées les unes aux autres et garantissent que seules les substances nécessaires au sang, qui s'écoule dans les vaisseaux de la choroïde, peuvent pénétrer dans la rétine -Effet "lors de la prise de photos. S'il est surexposé, il scintille de rouge à travers l'œil.
Une autre fonction de la choroïde est la capacité de l'œil à s'adapter, c.-à-d. la capacité de l'œil à voir clairement les objets de près ou de loin. La partie de la choroïde responsable de cette fonction est appelée Membrane de Bruch. La membrane de Bruch contient de nombreuses fibres élastiques et est l'antagoniste du muscle ciliaire, qui contracte le cristallin pour la vision de près et le rend ainsi plus sphérique. L'accommodation à distance, par contre, est assurée par la force de rappel passive des fibres élastiques de la membrane de Bruch et donc par la choroïde.
Enfin et surtout, la choroïde est également fortement pigmentée et, avec l'épithélium pigmentaire mentionné ci-dessus, garantit que le moins possible de la lumière tombant dans l'œil soit réfléchie. Au lieu de cela, la lumière est complètement absorbée, ce qui est très important pour voir dans différentes conditions d'éclairage. De plus, la forte pigmentation de la choroïde empêche la réflexion incontrôlée de la lumière à l'intérieur du corps vitré de provoquer des stimuli déroutants sur la rétine.
Anatomie choroïde
La choroïde (Choroïde) est l'une des trois parties de la peau vasculaire (Uvea) de l'œil. Il repose contre la rétine de l'extérieur. Premièrement, la membrane de Bruch se fixe aux cellules de la rétine de l'extérieur, qui reçoivent les impulsions lumineuses (Photorécepteurs). La membrane de Bruch est constituée de tissu conjonctif et est due à ses protéines structurelles (Fibres de collagène) et les fibres élastiques réversiblement extensibles Lamina elastica appelé.
Ceci est suivi d'une couche avec de petits vaisseaux sanguins ramifiés en forme de réseau (capillaires). Les cellules des vaisseaux sanguins sont très espacées (capillaires fenêtrés) de sorte que certains composants sanguins peuvent facilement s'échapper des vaisseaux. Ils sont utilisés pour la nutrition. Ces fenêtres sont scellées par les cellules qui reçoivent les impulsions lumineuses (épithélium pigmentaire ou photorécepteurs) et la membrane de Bruch.
La dernière couche se compose de plus gros vaisseaux et est la couche avec les petits vaisseaux sanguins ramifiés en forme de plexus (Choriocapillaire) de l'exterieur. Cette couche la plus externe de la choroïde porte des vaisseaux sanguins plus gros. Ce sont principalement des veines qui éloignent le sang de l'œil. La choroïde est tirée vers l'extérieur par le derme (Sclérotique) limité.
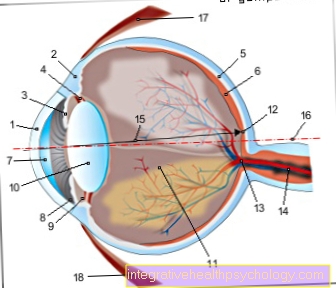
- Cornée - Cornée
- Derme - Sclérotique
- Iris - iris
- Corps de rayonnement - Corpus ciliaire
- Choroïde - Choroïde
- Rétine - rétine
- Chambre antérieure de l'œil -
Caméra antérieure - Angle de la chambre -
Angulus irodocomealis - Chambre postérieure de l'œil -
Caméra postérieure - Lentille oculaire - Lentille
- Vitreux - Corpus vitreum
- Tache jaune - Macula lutea
- Angle mort -
Discus nervi optici - Nerf optique (2e nerf crânien) -
Nerf optique - Ligne de mire principale - Axis opticus
- Axe du globe oculaire - Axe bulbi
- Muscle oculaire droit latéral -
Muscle droit latéral - Muscle oculaire droit interne -
Muscle droit médial
Vous pouvez trouver un aperçu de toutes les images du Dr-Gumpert sur: illustrations médicales
physiologie
La choroïde contient un grand nombre de vaisseaux sanguins. Ceux-ci ont un total de deux tâches. Le premier travail important est de nourrir la couche externe de la rétine. Ce sont principalement les photorécepteurs, qui reçoivent et transmettent les impulsions lumineuses. La rétine se compose à son tour de plusieurs couches. Les couches les plus internes sont remplies de sang à travers un vaisseau sanguin spécifique, à savoir des branches du Artère rétinienne centrale, à condition de.
Il a été observé que la choroïde a un débit sanguin très élevé en raison de la forte formation de plexus à travers les vaisseaux sanguins, mais que l'épuisement en oxygène des globules rouges est relativement faible. C'est la référence à la deuxième fonction importante de la choroïde, à savoir la régulation de la température. Dans le processus de traitement et de transmission des cellules sensorielles (Photorécepteurs) les stimuli lumineux entrants génèrent de la chaleur qui est dissipée par les vaisseaux sanguins. Cela ajuste la température dans l'œil et le maintient stable.
Maladies choroïdes
Étant donné que la choroïde ne contient pas de fibres douloureuses, la douleur ne survient que lorsque les maladies de la choroïde se propagent aux zones voisines alimentées en fibres douloureuses ou lorsqu'il y a une augmentation de la pression.Cependant, des troubles visuels peuvent survenir, dont la gravité dépend de l'emplacement de la maladie sur le fond de l'œil. Les tumeurs ne sont souvent pas détectées pendant une longue période.
Inflammation choroïdienne
Une inflammation de la choroïde (choriodite) survient généralement à la suite d'une réaction allergique (maladie immunologique). Cependant, il peut également être déclenché par des corps étrangers qui pénètrent dans l'œil de l'extérieur ou par des germes provenant d'autres sources d'inflammation du visage et du crâne. La raison en est la bonne circulation sanguine dans la choroïde, qui non seulement lui fournit des nutriments, mais peut également propager des agents pathogènes et des germes dans la choroïde en cas d'infection. Les agents pathogènes possibles peuvent être des bactéries, des virus ou des champignons. Les personnes immunodéprimées sont considérées comme des groupes à risque, car le système immunitaire du corps ne peut pas tuer suffisamment les germes.
Puisque la choroïde elle-même ne contient aucune fibre nerveuse, la douleur ne se manifeste que lorsque des structures adjacentes telles que le derme ou la rétine sont affectées. Une douleur de tension survient, généralement à la suite d'une augmentation de la pression intraoculaire. De plus, en raison de l'inflammation de la rétine voisine, les personnes touchées souffrent de troubles visuels, de trouble et de formation de voile ainsi que d'une diminution générale des performances visuelles. Dans la plupart des cas, un œil visiblement rougi peut être vu de l'extérieur.
L'ophtalmologiste effectuera d'abord un test de la vue pour voir s'il y a déjà des pertes de champ visuel. L'œil est ensuite examiné à l'aide d'une lampe à fente afin de pouvoir apprécier les parties antérieure et interne de l'œil. Afin de pouvoir voir le fond, constitué de la rétine et des yeux sous-jacents, la pupille doit être largement écartée. Une tonoscopie est effectuée pour déterminer si la pression à l'intérieur de l'œil peut avoir augmenté.
À Choriodite des mesures doivent être prises rapidement car sinon elles peuvent conduire à des troubles visuels permanents ou, dans le pire des cas, à la cécité. Le traitement immédiat consiste en des comprimés contenant de la cortisone pour lutter contre le foyer de l'inflammation. De plus, des médicaments abaissant la pression sont administrés pour protéger les structures environnantes, telles que la tête du nerf optique, de l'augmentation de la pression.
Une inflammation de la choroïde peut se développer individuellement à la fois au cours de la maladie et dans la gravité. Le traitement exact doit donc être déterminé par un ophtalmologiste.
En savoir plus ici: Inflammation choroïdienne
Colobome choroïdien
UNE Colobome (Grec «le mutilé») est une lacune congénitale ou acquise dans l'œil. Dans la variante congénitale, dans le développement embryonnaire de l'œil, il y a une fermeture insuffisante ou incorrecte de la fente de l'œilleton pendant la 4e à la 15e semaine de grossesse. Les causes de ces malformations embryologiques font toujours l'objet de recherches actuelles. Les mutations dans les gènes dits PAX, qui assument de nombreuses fonctions de régulation dans le développement embryonnaire, sont discutées.
Les colobomes choroïdiens acquis résultent généralement de violences externes (par exemple coup dans l'œil, accident, etc.) ou de complications lors d'opérations sur l'œil.
En savoir plus sur le sujet sur: Colobome sur l'œil
Hémangiome choroïdien
L'hémangiome choroïdien est une tumeur vasculaire (hémangiome) située dans la choroïde de l'œil. En raison des nombreuses branches dans de nombreux petits vaisseaux et capillaires, la tumeur est également très ramifiée et caverneuse, car elle suit le cours des vaisseaux. Les personnes âgées de 10 à 40 ans sont particulièrement touchées. L'hémangiome choroïdien est généralement bénin et ne présente aucun symptôme. Ce n'est que lorsque le tissu environnant des capillaires est affecté (stade exsudatif) que des troubles visuels tels qu'une vision trouble ou déformée se produisent. Une échographie ou une angiographie fluorescente est réalisée pour établir le diagnostic afin de montrer l'étendue et la taille de la tumeur. Le traitement n'est nécessaire qu'en cas de menace visuelle au stade exsudatif.
Atrophie choroïdienne
L'atrophie choroïdienne fait référence à l'atrophie tissulaire causée par la mort des cellules choroïdes. Ceci est généralement le résultat d'un tissu dégénéré tel qu'une tumeur. Selon l'emplacement, la taille et l'étendue de l'atrophie, cela peut avoir des conséquences importantes pour l'œil.
Au stade initial, il existe des troubles visuels et une susceptibilité accrue aux infections, car, entre autres, la barrière hémato-rétine peut être perturbée et les germes peuvent pénétrer dans la rétine sans entrave. Si l'atrophie choroïdienne est sévère, une cécité complète peut survenir.
Plis choroïdiens
Les plis choroïdiens surviennent généralement à la suite d'une masse dans l'orbite, telle qu'une tumeur, des calcifications ou une pupille congestionnée. Cela exerce une pression externe accrue sur le globe oculaire. Cela cède la place à la pression et les couches individuelles de l'œil, constituées de la rétine, de la choroïde et du derme, se replient. Si seule la choroïde est affectée, cela n'entraîne aucun trouble visuel. Cependant, il existe un risque que les petits vaisseaux sanguins soient pincés par les plis, ce qui entraînera un apport insuffisant en oxygène et en nutriments. Cependant, si la rétine est également affectée, les plis rétiniens provoquent des pertes de champ visuel, qui en cas de maladie unilatérale peuvent encore être compensées par un œil sain.
Mélanome choroïdien
Le mélanome choroïdien (Mélanome uvéal malin) est une tumeur maligne qui résulte des cellules pigmentées de la choroïde, la soi-disant Mélanocytes, peuvent se développer lorsqu'ils commencent à se diviser de manière incontrôlable. C'est la tumeur de l'œil la plus courante, une personne sur 100 000 en Europe en souffre. L'âge maximum de la maladie se situe entre soixante et soixante-dix ans. Étant donné que les mélanocytes dégénérés sont pleins de la mélanine pigmentaire, la plupart des mélanomes choroïdiens sont pigmentés de manière sombre.
Comme la plupart des tumeurs malignes, le mélanome choroïdien a tendance à se propager (environ 50% des cas). Il se propage principalement par la circulation sanguine dans le foie. S'il y a déjà une propagation, la maladie entraîne généralement la mort en quelques mois / années. Étant donné que la choroïde, contrairement à la plupart des autres parties du corps, ne contient pas de vaisseaux lymphatiques, qui sont d'une grande importance pour le système immunitaire, les cellules dégénérées restent souvent non détectées par le corps et ne sont donc pas combattues par le système immunitaire. Les plaintes d'une personne malade comprennent principalement une vision floue et une vision double. Les mélanomes choroïdiens sont souvent découverts accidentellement par l'ophtalmologiste.
Les options de traitement vont de la radiothérapie et de la thérapie au laser à la radiochirurgie et à l'ablation de l'œil affecté.
Le mélanome choroïdien doit être différencié des métastases choroïdiennes. Ce sont des tumeurs plutôt plates, gris-brun, principalement transmises par le cancer du sein ou du poumon. Il existe également le naevus choroïdien bénin comme diagnostic différentiel.
Vous pouvez également lire beaucoup plus d'informations sur: Mélanome choroïdien
Naevus choroïdien
Contrairement à un mélanome choroïdien, un naevus choroïdien est une tumeur bénigne, c'est-à-dire bénigne. Il est généralement plus fortement pigmenté, nettement défini et ne se développe pas progressivement. Les naevus choroïdiens semblent sombres en raison d'une accumulation de mélanine (semblable à une tache de naissance sur la peau). Il se situe sous la rétine et ne provoque aucune perturbation visuelle. Environ. 11% de la population sont porteurs d'un tel naevus, ce qui en fait la tumeur la plus courante de l'intérieur de l'œil. La plupart du temps, c'est inné. Parce qu'il n'y a pas de symptômes, il est souvent remarqué par hasard lors d'un examen des antécédents oculaires.
Rarement, dans environ 5 cas sur 10 000, un tel naevus peut évoluer vers un mélanome choroïdien. Certains facteurs tels que la taille, l'emplacement, la pigmentation ou l'accumulation de liquide dans la tumeur indiquent un risque accru de dégénérescence. Un naevus choroïdien doit donc être vérifié régulièrement pour voir s'il montre une tendance à se développer. Un contrôle doit être organisé tous les six mois. Si les résultats ne sont pas clairs, un échantillon de tissu (biopsie) peut apporter des éclaircissements. Ceci est obtenu avec une petite aiguille.
En plus de l'examen du fond d'œil, une angiographie à la fluorescéine, une angiographie au vert d'indocyanine, une autofluorescence du fond d'œil et une tomographie par cohérence optique sont disponibles pour l'examen d'un naevus.
En savoir plus à ce sujet sous: Tache de naissance dans l'œil
Examen de la choroïde
Si le médecin regarde à travers la pupille avec des appareils spéciaux lors de l'examen de la vue (Ophtalmoscopie), la choroïde ne peut être évaluée directement qu'avec difficulté car la rétine limite la vue de la choroïde pour des raisons anatomiques. L'image dite ophtalmoscopique est importante pour le diagnostic et l'évolution des maladies. Les examens échographiques peuvent également détecter des modifications pathologiques de la choroïde. L'angiographie par fluorescence décrit une manière particulière d'afficher les vaisseaux sanguins. Il s'agit d'une procédure d'imagerie dans laquelle le flux sanguin vers le fond de l'œil (voir aussi: Fundoscopie) est observé et évalué à travers une pupille médicalement dilatée en administrant un colorant approprié. Si une tumeur de la choroïde est suspectée, une source de lumière froide placée sur l'œil peut provoquer des ombres dans la zone de la tumeur.




















.jpg)