Crise cardiaque
synonyme
Médical: Infarctus du myocarde
Définition de l'infarctus du myocarde
La crise cardiaque (infarctus du myocarde) est définie comme la destruction des cellules du muscle cardiaque due à une carence en oxygène (ischémie) du cœur ou d'une région circonscrite du cœur. Dans le jargon technique, cela est également connu sous le nom de nécrose myocardique ischémique. Les cellules du muscle cardiaque ne sont plus (suffisamment) alimentées en oxygène et en nutriments, c'est pourquoi elles meurent (nécrose cellulaire) et se transforment en cellules du tissu conjonctif qui ne peuvent plus exercer d'activité cardiaque. Cela crée une cicatrice sur le cœur.
La plupart des crises cardiaques se produisent sur la base d'une maladie coronarienne (CHD), qui est principalement causée par un rétrécissement des vaisseaux sanguins (athérosclérose) des artères coronaires. Dans un état (physiologique) sain, les vaisseaux coronaires fournissent aux cellules du muscle cardiaque de l'oxygène et des nutriments. Si ces vaisseaux sont affectés par l'athérosclérose et sont rétrécis ou même bloqués par des dépôts sur les parois des vaisseaux, les cellules reçoivent une quantité insuffisante d'oxygène et meurent. Cela conduit i.a. douleur excessive et sensation de faiblesse chez le patient.
L'Organisation mondiale de la santé (OMS) parle d'une crise cardiaque lorsqu'il existe des marqueurs d'angine de poitrine instable dans le sang qui montrent des lésions du muscle cardiaque. L'angine de poitrine signifie une douleur thoracique ("oppression thoracique") résultant d'une constriction critique de l'artère coronaire, qui survient au repos et dont la durée, la gravité et la fréquence augmentent.
Les protéines du muscle cardiaque troponine I et troponine T se sont imposées comme des marqueurs sensibles des lésions musculaires cardiaques: elles sont libérées dans la circulation sanguine lorsque les cellules meurent et leur concentration accrue peut être déterminée en prélevant un échantillon de sang.
La crise cardiaque, associée à la maladie coronarienne, est appelée syndrome coronarien aigu parce que les symptômes (symptômes) de ces deux maladies sont très similaires et que l'angine de poitrine instable est souvent suivie d'une crise cardiaque.
De plus, un changement d'électrocardiogramme et les résultats angiographiques sont des marqueurs sensibles d'une crise cardiaque.
Une désignation complète et une approche diagnostique et thérapeutique commune ont donc été trouvées.
Occurrence / fréquence
La crise cardiaque est la principale cause de décès de la population des pays industrialisés. Mourir chaque année en Allemagne environ 200 000 personnes sur une Crise cardiaque. Les hommes courent un risque d'environ 30% de subir une crise cardiaque dans leur vie, pour les femmes en Allemagne, ce risque est d'environ 15%.
Cause de la crise cardiaque
Les crises cardiaques surviennent dans plus de 95% des cas en raison d'une maladie coronarienne: les parois des artères coronaires sont endommagées par l'athérosclérose, car ce que l'on appelle des plaques se fixent aux parois des vaisseaux. Si ces dépôts déchirent la paroi du vaisseau, celle-ci est blessée et un caillot sanguin (thrombus) ferme le site de déchirement. Cette fermeture de la plaie resserre la section transversale vasculaire ou la déplace complètement, ce qui entraîne une réduction du flux sanguin vers l'organe en aval, le cœur.
Les principaux facteurs de risque de survenue d'athérosclérose des artères coronaires et d'une crise cardiaque ultérieure sont:
- Fumer des cigarettes
- Hypertension artérielle (hypertension artérielle)
- cholestérol total élevé dans le sang
- un faible taux de cholestérol HDL, qui a un effet protecteur sur l'état vasculaire
- un taux élevé de lipoprotéine-a dans le sang
- Âge (les hommes de plus de 45 ans et les femmes de plus de 55 ans ont un risque accru de crise cardiaque)
- un diabète sucré et
- la survenue de CHD et / ou de crises cardiaques chez des parents au premier degré
appeler.
D'autres facteurs de risque de maladie coronarienne ou d'infarctus du myocarde sont
- Surpoids (obésité)
- inactivité physique
- mauvais régime
- Troubles du métabolisme lipidique
- Trouble de la tolérance au glucose avec augmentation de la glycémie et
- Tendance à la thrombose (tendance à l'occlusion vasculaire)
Lisez également notre sujet: Risque de crise cardiaque, athéromatose
Les causes beaucoup plus rares d'infarctus du myocarde (moins de 5% des cas) sont l'inflammation vasculaire (vascularite), l'embolie (thrombus transportés dans la circulation sanguine), les malformations vasculaires (congénitales) qui existent depuis la naissance et les spasmes vasculaires qui peuvent être causés par des médicaments.
Les facteurs qui peuvent être en partie responsables de la survenue d'une crise cardiaque sont, en plus de l'effort physique et du stress émotionnel, l'heure de la journée et la préexistence d'une angine de poitrine instable. Si le patient avait déjà des plaintes d'angine de poitrine dans les antécédents médicaux, c'est-à-dire une oppression thoracique, parfois avec essoufflement (dyspnée) et des performances réduites, son risque de crise cardiaque est de 20%.
La fréquence (incidence) d'une crise cardiaque est augmentée tôt le matin, car le sang a davantage tendance à former des thrombus (occlusion vasculaire) à ce moment.
Dans 70% des cas, la moitié gauche du cœur est touchée par un infarctus. Il est plus gros et plus fort que la moitié droite et a donc besoin de plus d'oxygène. L'infarctus du myocarde est en outre classé en transmural et
infarctus non transmural.
Dans l'infarctus du myocarde transmural, plus de 50% de l'épaisseur de la paroi du myocarde est affectée par la mort cellulaire et est associée à des changements visibles de l'échocardiogramme (ECG); dans l'infarctus du myocarde non transmural, les dommages cellulaires sont limités à la couche interne de la paroi cardiaque et il n'y a pas de corrélation dans l'ECG.
La partie du myocarde qui devient sans fonction en raison d'un infarctus dépend de l'emplacement de l'occlusion vasculaire. Si la constriction ou l'occlusion du vaisseau est due à la tige vasculaire, de grandes zones du muscle cardiaque sont sous-alimentées et une zone d'infarctus étendue avec une perte de fonction élevée en résulte.
Plus le temps d'ischémie est long (temps pendant lequel le muscle cardiaque n'est pas suffisamment alimenté en oxygène), plus le processus de mort cellulaire est prononcé et plus l'altération du débit cardiaque est grave.
En savoir plus sur le sujet sur: Causes d'une crise cardiaque
Quel rôle joue la pression artérielle dans une crise cardiaque?
L'hypertension artérielle (pression artérielle élevée) est une maladie répandue dans la population des pays industrialisés. L'hypertension artérielle peut provoquer des turbulences dans les vaisseaux. Cela favorise le dépôt de diverses substances sur la paroi du vaisseau. Les dépôts conduisent à davantage de turbulences et à encore plus de dépôts de substances. En un sens, il existe un cercle vicieux, car les substances resserrent les vaisseaux sanguins et entraînent à leur tour des valeurs de tension artérielle plus élevées, ce qui met progressivement de plus en plus de pression sur le cœur. Ces dépôts sont particulièrement dangereux en cas de crise cardiaque s'ils surviennent dans les artères coronaires. Ces vaisseaux sont responsables de l'approvisionnement des muscles cardiaques en oxygène et autres nutriments. Une constriction peut signifier qu'avec le temps, trop peu de sang contenant des nutriments atteint les cellules du muscle cardiaque. Cela entraîne des dommages pouvant aller jusqu'à la mort des cellules qui mènent à une crise cardiaque. La tension artérielle peut également fournir des informations importantes en cas de crise cardiaque aiguë. Le cœur peut être si gravement endommagé par l'infarctus qu'il n'a plus assez de force pour maintenir la tension artérielle. Une chute brutale de la tension artérielle (souvent accompagnée de vertiges ou d'évanouissements) peut donc être le signe d'une crise cardiaque.
Crise cardiaque due au stress?
On sait depuis longtemps qu'un stress prolongé peut être préjudiciable au système cardiovasculaire. Il y a plusieurs mécanismes derrière cela. D'une part, le stress chronique augmente la pression artérielle et le pouls au fil du temps. Les valeurs d'hypertension artérielle en particulier augmentent le risque de crise cardiaque.
De plus, le corps produit plus de globules blancs pendant le stress. Dans les situations de stress, elles visent principalement à aider le système immunitaire à se défendre contre les substances étrangères. Les globules blancs n'ont pas seulement des effets positifs sur le corps. Surtout chez les personnes qui souffrent déjà d'athérosclérose (calcification des vaisseaux), ces cellules sanguines ont tendance à former des plaques et des dépôts supplémentaires à l'intérieur des vaisseaux et conduisent ainsi à un rétrécissement supplémentaire.
Risque de crise cardiaque - comment l'évaluer vous-même?
Votre risque personnel de crise cardiaque doit principalement être évalué par votre médecin ou cardiologue (cardiologue). Néanmoins, il est possible de faire son propre calcul des risques, notamment sur Internet.
Les différents sites Web calculent le risque en fonction de différentes données. Cela inclut votre propre âge, car plus une personne vieillit, plus le risque de subir une crise cardiaque est élevé. La pression artérielle joue également un rôle majeur. Plus la tension artérielle est élevée, plus une crise cardiaque est probable. Le sexe est également un facteur important dans l'évaluation des risques, car les hommes ont un risque plus élevé de crise cardiaque que les femmes, surtout lorsqu'ils sont plus jeunes. Les niveaux de graisse dans le sang jouent également un rôle important. Le HDL et le LDL (tous deux sont des taux de cholestérol) sont des paramètres importants. Une valeur HDL élevée a un effet positif sur le système cardiovasculaire, un LDL élevé a des effets négatifs. De plus, le diabète et le tabagisme actif augmentent le risque de crise cardiaque. La plupart des ordinateurs demandent également des antécédents familiaux (c'est-à-dire si un parent a déjà eu une crise cardiaque), car les maladies cardiaques ont souvent aussi une composante génétique.
Les messagers
Une crise cardiaque est généralement une surprise, mais dans la plupart des cas, une crise cardiaque aiguë est précédée des premiers signes d'une crise cardiaque, qui, cependant, ne sont pas perçus comme tels.
Les hérauts d'une crise cardiaque sont, par exemple, des douleurs abdominales non spécifiques, des nausées, des troubles du sommeil, de la fatigue ou des étourdissements. Ces symptômes peuvent survenir plusieurs semaines avant la crise cardiaque, mais sont souvent mal évalués.
Un signe typique d'une crise cardiaque est une sensation de pression ou d'oppression dans la poitrine, généralement associée à un effort physique (par exemple. Monter les escaliers) se produit. La douleur dans le bras gauche en signe de crise cardiaque n'est pas rare non plus.
Cette sensation inconfortable dans la poitrine, également appelée douleur thoracique serrée et pressante ou même une "Douleur d'annihilation"est décrit comme une angine de poitrine. En règle générale, une crise d'angine de poitrine dure de quelques secondes à quelques minutes. Si les crises sont plus fréquentes, plus intenses ou si la douleur thoracique dure plus longtemps (15 correspond à plus de 30 minutes) ceci est caractéristique d'une crise cardiaque.
Mais toutes les pressions dans la poitrine ne doivent pas provenir du cœur. La pression dans la poitrine peut également être causée par les poumons ou l'œsophage. Vous pouvez en savoir plus à ce sujet sous: Pression thoracique - que faire
Mais tout le monde ne ressent pas de la même manière les symptômes déclenchés par une crise cardiaque. Certaines crises cardiaques ne provoquent aucun symptôme, seulement mineurs ou atypiques (ce que l'on appelle «crise cardiaque silencieuse»). Ces crises cardiaques silencieuses surviennent plus fréquemment chez les personnes atteintes de diabète et ne sont que rarement annoncées par des symptômes non spécifiques.
Les signes avant-coureurs d'une crise cardiaque sont souvent des signes d'alarme différents chez les femmes et chez les hommes. Les symptômes qui indiquent une crise cardiaque chez la femme comprennent, par exemple, un essoufflement sévère, des nausées récurrentes, des vomissements et, en particulier, une gêne abdominale haute. Ces plaintes sont souvent interprétées à tort comme des problèmes d'estomac.
La règle dite NAN peut aider à reconnaître les symptômes de crise cardiaque chez les femmes: si une douleur inexplicable survient dans la zone du corps entre le nez, le bras et le nombril qui dure plus de 15 minutes, un médecin d'urgence doit être appelé dans tous les cas, car c'est un signe pour vous Crise cardiaque.
Une augmentation de la pression artérielle peut également être un signe avant-coureur d'une crise cardiaque, en particulier si des symptômes typiques tels que des douleurs thoraciques, un essoufflement ou une vision trouble se produisent en même temps. La personne affectée souffre souvent de sueurs froides et a les mains froides et moites.
Le moindre signe de crise cardiaque doit être pris au sérieux, quel que soit le type de plainte, car un arrêt cardiaque soudain peut survenir à tout moment sans préavis.
En savoir plus sur le sujet sur: Signes d'une crise cardiaque
Plaintes / symptômes
Seulement environ quarante pour cent de ceux qui ont une crise cardiaque présentent des symptômes typiques.
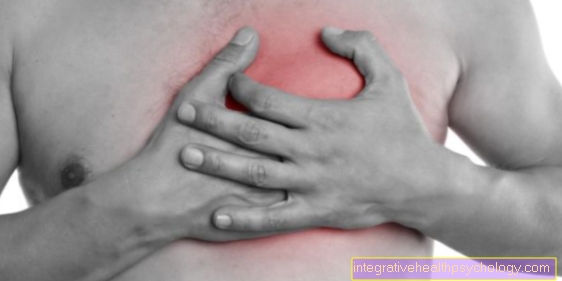
Le symptôme principal, le symptôme le plus fréquent, de la crise cardiaque est la douleur thoracique (angor instable, également appelée «oppression thoracique»). Ceci est très prononcé, est généralement décrit comme étant derrière le sternum et a un caractère «dévastateur» pour de nombreuses patientes.
En savoir plus sur le sujet: Douleur dans la région du cœur
Par rapport à la crise d'angine de poitrine stable (manque modéré d'oxygène dans les cellules du muscle cardiaque), la douleur d'angor instable lors d'une crise cardiaque ne s'améliore pas avec l'administration de préparations nitro (médicaments qui stimulent la circulation sanguine dans le cœur). De plus, il dure plus longtemps (plus de 20 minutes) et ne disparaît pas lorsque le corps est au repos, de sorte que les patients ont souvent peur de la mort.
La douleur irradie généralement dans les bras (plus souvent à gauche), l'abdomen supérieur ou la mâchoire inférieure et l'articulation de l'épaule et survient chez plus de la moitié des patients avant qu'une crise cardiaque ne survienne.
Les femmes, les diabétiques et les patients âgés signalent souvent des troubles abdominaux supérieurs lorsqu'ils ont une crise cardiaque, de sorte que cette douleur doit non seulement être considérée comme une cause dans l'estomac et les intestins, mais aussi comme un infarctus de la paroi du dos comme déclencheur de la douleur.
En plus du principal symptôme de l'angine de poitrine, de nombreux patients ressentent une sensation de faiblesse, transpirent davantage, sont pâles, souffrent d'arythmies cardiaques et souffrent d'essoufflement, ainsi que de nausées et de vomissements.
En savoir plus sur le sujet sur: Les symptômes d'une crise cardiaque
20 à 30% des patients ont une crise cardiaque dite «silencieuse», c'est-à-dire il ne cause pas de douleur au patient. C'est souvent le cas des diabétiques (diabète sucré) ou des patients très âgés qui présentent une altération nerveuse (neuropathie) et peuvent à peine ou plus ressentir de la douleur. En cas de crise cardiaque, ces patients souffrent principalement d'essoufflement, de faiblesse physique ou de s'évanouir et perdent soudainement connaissance. La crise cardiaque est la première apparition clinique (première manifestation) de la maladie coronarienne chez ces patients.
95% des patients présentent des arythmies cardiaques au cours de l'infarctus, qui peuvent s'étendre à une fibrillation ventriculaire (tachycardie ventriculaire). Les actions du cœur sont si rapides que le sang n'est plus transporté. En fin de compte, cela signifie la même chose qu'un arrêt cardiaque (asystole) sans aucune action cardiaque des cellules musculaires.
L'essoufflement ou les bruits de cliquetis détectés avec un stéthoscope lors de l'écoute des poumons sont des signes d'insuffisance cardiaque gauche (insuffisance cardiaque gauche), c.-à-d. une fonction affaiblie et inadéquate de la moitié gauche du cœur, qui peut être observée chez environ 1/3 des patients. Au cours de la faiblesse du cœur gauche, il s'agit de la congestion pulmonaire avec les bruits de cliquetis humides typiques.
Au niveau cellulaire, les symptômes sont basés sur les raisons suivantes:
Les cellules du muscle cardiaque sous-alimentées et mourantes perdent leur fonction en cas de crise cardiaque. Ils ne peuvent plus contribuer à la fonction de pompage du cœur, qui maintient la pression artérielle et la circulation sanguine dans le système circulatoire. En conséquence, des signes de maladie (symptômes) tels qu'une baisse de la pression artérielle, un essoufflement dû à la circulation sanguine restreinte et à l'apport d'oxygène aux organes, principalement en raison de l'apport insuffisant du cerveau, ainsi qu'une sensation de faiblesse physique.
En bref, on peut dire que l'image d'une crise cardiaque est très variable. Du patient intact au patient inconscient, tout est possible. Une impression générale typique est celle d'un patient pâle, anxieux, douloureux, en sueur froide et susceptible de vomir.
lire aussi: Douleur au sternum.
Douleur au bras gauche
Une douleur irradiant de la poitrine vers le bras gauche peut être le symptôme d'une crise cardiaque. Chez les femmes en particulier, une douleur isolée dans le bras gauche peut survenir, qui est initialement indépendante de la douleur dans la région du cœur.La douleur provient essentiellement du fait que les cellules du muscle cardiaque ne sont pas suffisamment alimentées en oxygène et autres nutriments. C'est souvent le cas lorsque les vaisseaux qui irriguent le cœur se bloquent. Le manque de circulation sanguine entraîne la destruction des cellules du muscle cardiaque, ce qui provoque souvent des douleurs très intenses, qui peuvent également être présentées comme des brûlures ou des picotements. Le fait que la douleur ne se limite pas à la région du cœur est dû à l'interconnexion des cellules nerveuses qui dirigent le stimulus de la douleur vers le cerveau. Les fibres douloureuses du cœur et du bras gauche sont réunies en un point et continuent à partir de là dans le cerveau. En raison de la voie terminale commune, le cerveau ne peut parfois pas dire d'où vient exactement la douleur. C'est pourquoi le cerveau projette la sensation non seulement sur le cœur, mais également sur le bras gauche.
En savoir plus sur le sujet: Douleur au bras gauche comme signe d'une crise cardiaque?
Maux de dos dus à une crise cardiaque
Parfois, la douleur aiguë d'une crise cardiaque n'est pas ressentie directement dans la poitrine. Au lieu de causer des douleurs au cœur, la crise cardiaque peut également entraîner des maux de dos, qui sont particulièrement fréquents entre les omoplates. Le fait que la douleur dans le dos soit perçue est dû à l'interconnexion des fibres nerveuses conductrices de la douleur. Les fibres de la douleur du dos et celles de la région du cœur sont acheminées ensemble sur un plexus nerveux vers la fibre nerveuse suivante et sont donc regroupées au niveau du cerveau. Le cerveau ne peut donc souvent plus «calculer» la région d'où provient réellement la douleur et interprète donc la douleur de la crise cardiaque comme un mal de dos.
Les symptômes d'une crise cardiaque chez les femmes
Le symptôme typique d'une crise cardiaque, à savoir la forte douleur lancinante ou la sensation de pression dans la région du cœur, peut également être trouvé chez les femmes, mais les crises cardiaques chez les femmes se font souvent ressentir comme des signes très non spécifiques. La crise cardiaque chez les femmes présente souvent des douleurs dans la région de l'estomac. Cela peut être accompagné de nausées et de vomissements et, dans certains cas, de diarrhée. De plus, les femmes sont plus susceptibles de présenter des signes tels que l'essoufflement et l'essoufflement. Cela inclut souvent une mauvaise performance générale et une fatigue accrue. En plus de la douleur thoracique, les femmes ressentent aussi rarement une sensation de picotement dans le bras gauche ou qui s'étend dans le dos entre les omoplates. Une douleur dans la région du cou à la mâchoire peut également indiquer une crise cardiaque chez la femme. De même, les étourdissements et les évanouissements ne sont pas des signes atypiques chez la femme. Dans l'ensemble, les crises cardiaques surviennent plus fréquemment chez les femmes à partir de 50 ans. Dans les maladies qui favorisent les crises cardiaques, celles-ci peuvent également survenir à un jeune âge.
En savoir plus sur le sujet sous: Crise cardiaque chez les femmes
Les symptômes d'une crise cardiaque chez les hommes
Chez les hommes, la crise cardiaque se déroule généralement selon le schéma «typique». Il y a une douleur soudaine et aiguë dans le cœur. Il y a souvent une sensation d'oppression et de pression sur la poitrine. L'apparition soudaine associée à une forte sensation de tiraillement peut entraîner des symptômes d'anxiété allant jusqu'à la peur de la mort. Même avant la crise cardiaque, des signes tels qu'une baisse des performances et une résilience physique réduite peuvent apparaître. De même, si vous êtes essoufflé et que vous devenez de plus en plus fatigué, vous devriez envisager une éventuelle crise cardiaque ultérieure. Les crises cardiaques sont plus fréquentes chez les hommes de 65 à 75 ans. Cependant, le risque de subir une crise cardiaque est déjà augmenté à partir de 40 ans. S'il existe des maladies qui favorisent une crise cardiaque, une plus grande attention doit être accordée à une éventuelle crise cardiaque imminente, même à un jeune âge. Ces troubles comprennent des troubles de l'équilibre lipidique sanguin. L'hypertension artérielle ou l'athérosclérose (calcification des vaisseaux) peuvent également être impliquées dans le développement d'une crise cardiaque. Il en va de même pour des maladies telles que le diabète sucré («diabète»).
Quelle est la durée des symptômes?
Il existe plusieurs symptômes non spécifiques qui peuvent annoncer une crise cardiaque bien à l'avance. Ceux-ci incluent, par exemple, une fatigue accrue, des performances réduites et une résilience réduite. Ce sont les premiers signes que le cœur ne fonctionne plus aussi bien. Le problème sous-jacent peut être les artères coronaires bloquées, qui sont également impliquées dans le développement des crises cardiaques. Des douleurs aiguës peuvent également survenir bien avant l'infarctus proprement dit, car elles sont également causées par un apport insuffisant en cellules musculaires cardiaques. Cette douleur peut survenir notamment lors d'un effort physique. Certaines personnes ont eu ces symptômes pendant des mois sans avoir fait de crise cardiaque.
Les symptômes réels d'une crise cardiaque doivent être pris au sérieux après seulement quelques minutes. Selon la gravité de la crise cardiaque, elles peuvent durer plus d'une demi-heure. Cependant, un médecin urgentiste doit être arrivé au plus tard, fournir les premiers soins et soulager les symptômes avec des médicaments.
Pouvez-vous avoir une crise cardiaque sans vous en rendre compte?
Il y a une possibilité d'avoir une crise cardiaque sans même s'en rendre compte. Ce type de crise cardiaque est également appelé «crise cardiaque silencieuse» parce que son «symptôme» typique est l'absence de symptômes. Surtout, la douleur aiguë ou l'oppression qui survient généralement soudainement n'est pas perçue lors d'une crise cardiaque silencieuse. Des signes avant-coureurs tels que fatigue, performances médiocres, diminution de la résilience ou nausées et vomissements peuvent survenir des jours ou des semaines à l'avance. Cependant, ces signes ne suggèrent pas immédiatement une crise cardiaque. Une crise cardiaque silencieuse se produit en particulier lorsque les nerfs conducteurs de la douleur sont endommagés de quelque manière que ce soit. Dans ce cas, la douleur qui en résulte ne peut pas être transmise au cerveau. Ce n'est donc pas ressenti non plus.
Une maladie typique dans laquelle les crises cardiaques silencieuses se produisent plus souvent est le diabète sucré («maladie du sucre»). L'augmentation des niveaux de sucre augmente d'une part le risque de crise cardiaque et d'autre part, des lésions nerveuses se produisent, de sorte que la transmission de la douleur du cœur au cerveau n'est pas toujours disponible. D'autres maladies neurodégénératives, c'est-à-dire des maladies dans lesquelles les fibres nerveuses périssent, peuvent également être à l'origine de l'absence de symptômes lors d'une crise cardiaque.
En savoir plus sur le sujet sur: Crise cardiaque silencieuse
Évolution de la crise cardiaque

La crise cardiaque est divisée en les changements pathologiques suivants dans le muscle cardiaque:
- Phase de sous-alimentation précoce du muscle cardiaque
Les cellules reçoivent moins d'énergie que ce dont elles ont besoin pour leur fonction, la contraction cardiaque (contraction du cœur pour transporter le sang dans le corps). La force de contraction du cœur diminue. - Phase de mort cellulaire
L'approvisionnement insuffisant des cellules entraîne leur mort. - Phase de cicatrisation
Le myocarde (cellules musculaires) commence un remodelage du ventricule gauche dans la phase précoce de la crise cardiaque, qui est connue sous le nom de remodelage.
L'épaisseur de la paroi du muscle cardiaque diminue au site de l'infarctus, de sorte que la cavité cardiaque se dilate ici et change sa forme d'origine dans son ensemble. En raison de la dégradation des cellules musculaires, la tension de la paroi du cœur augmente, ce qui augmente l'expansion de la cavité cardiaque. Dans le même temps, la consommation d'oxygène du tissu musculaire cardiaque encore intact augmente.
Complications
Les complications après une crise cardiaque sont multiples et dépendent presque toujours de la rapidité avec laquelle la personne touchée est traitée après la crise cardiaque. Une crise cardiaque entraîne souvent une faiblesse de pompage (insuffisance) du cœur. Si la crise cardiaque est particulièrement grave, la personne touchée peut rester longtemps dans le coma. De nombreux médicaments sont administrés et la personne est ventilée. Cela crée des complications telles que des infections pouvant entraîner une pneumonie. De plus, il faut s'attendre à une longue période de rééducation. De plus, des complications telles qu'une diminution des performances, une diminution de la résilience, de la fatigue, etc. peuvent survenir.
Les complications sont divisées en complications précoces et tardives.
Le premier comprend tous les événements qui se produisent dans les 48 premières heures. C'est la période la plus dangereuse, 40% ne survivent pas le premier jour après une crise cardiaque. L'une des complications précoces est l'insuffisance cardiaque gauche, dans laquelle jusqu'à 20% du ventricule gauche est affecté par l'infarctus et meurt. Si plus de 40% sont touchés, cela entraîne généralement un choc cardiogénique (lié au cœur), qui est mortel à 90%. Cela conduit à une baisse de la pression artérielle et à une défaillance du cœur à pomper. Les arythmies cardiaques sont une autre complication. Ceux-ci incluent des contractions ventriculaires supplémentaires qui augmentent le risque de fibrillation ventriculaire. La fibrillation ventriculaire survient souvent dans les quatre heures suivant l'infarctus du myocarde et est mortelle chez 80% des patients.
Les complications tardives comprennent:
- embolie artérielle
- Péricardite
- Anévrisme de la paroi du cœur (renflements de la paroi du cœur)
- Insuffisance cardiaque
- Les arythmies
Durée d'une crise cardiaque
Étant donné qu'une crise cardiaque se déroule différemment pour chaque personne, la durée exacte ne peut être prédite. Des signes tels que nausées et vomissements, qui sont des symptômes très non spécifiques, peuvent apparaître des semaines ou des jours avant une crise cardiaque. Cependant, il ne peut pas être utilisé pour déterminer le moment de la crise cardiaque. Si des symptômes tels qu'une douleur thoracique et une oppression thoracique persistent pendant plus de 5 minutes, une crise cardiaque est un diagnostic probable et un médecin urgentiste doit être appelé immédiatement si de tels symptômes apparaissent. Il est tout à fait possible que les symptômes persistent pendant plus de 30 minutes si la personne n'est pas correctement soignée entre-temps.
Diagnostic
laboratoire
Lorsque le sang est prélevé, les valeurs d'inflammation sont toujours déterminées, ce qui montre une augmentation de la protéine C réactive et éventuellement une augmentation des globules blancs. De plus, la vitesse de sédimentation est augmentée. Cependant, ces valeurs d'inflammation sont très non spécifiques et n'indiquent pas nécessairement un infarctus du myocarde. Un autre marqueur non spécifique est la LDH, une enzyme appelée lactate déshydrogénase qui est utilisée pour un diagnostic tardif. Il ne revient à la normale qu'après une semaine ou deux.
Les marqueurs plus spécifiques d'un HI sont les troponines T et I. Ce sont des marqueurs spécifiques du muscle cardiaque qui augmentent environ trois heures après l'infarctus, atteignent leur maximum après 20 heures et ne se normalisent qu'après une à deux semaines. Ils sont considérés comme très sûrs lorsqu'ils sont mesurés sur une période de 10 heures et 5 jours. Au quatrième jour, la troponine T est en corrélation avec la taille de l'infarctus.
Malheureusement, des taux de troponine positifs peuvent également survenir en cas d'embolie pulmonaire, d'inflammation du muscle cardiaque, de faiblesse aiguë et chronique du muscle cardiaque, d'insuffisance rénale ou d'accident vasculaire cérébral.
L'enzyme créatine kinase peut également être déterminée. C'est l'enzyme principale qui augmente en cas de lésions musculaires ou cardiaques. Ici aussi, le niveau de créatine kinase et la taille de l'infarctus du myocarde sont corrélés entre eux. Il existe quatre sous-groupes de l'enzyme. La créatine kinase MB représente le type myocardique et est importante pour le diagnostic d'une crise cardiaque. Si cela augmente entre 6 et 20% de la créatine kinase totale, cela signifie une libération par le muscle cardiaque. La raison peut être une crise cardiaque, mais une inflammation du muscle cardiaque ou une opération du cœur peut également en être la cause.
Il existe un test rapide pour une protéine appelée «protéine de liaison des acides gras du cœur» (en allemand: protéine de liaison des acides gras typique du cœur). C'est déjà positif 30 minutes après une crise cardiaque.
ECG
L'électrocardiogramme est un outil de diagnostic important pour mieux visualiser l'infarctus du myocarde. Il montre la somme de l'activité électrique de toutes les fibres du muscle cardiaque. Il peut souvent être négatif dans les 24 premières heures suivant les symptômes de type crise cardiaque. Un deuxième ECG doit donc être réalisé après 24 heures pour confirmer ou exclure un infarctus du myocarde si nécessaire.
Un infarctus ne peut être exclu que si l'ECG est négatif deux fois et qu'aucune anomalie de la troponine T ou de la troponine I ou de la créatine kinase MB n'est présente.
L'ECG peut être utilisé pour décrire l'étendue et l'emplacement de l'infarctus et pour déterminer l'âge de l'infarctus du myocarde. Le signe typique d'une crise cardiaque est ce qu'on appelle l'élévation ST. Il y a plusieurs vagues dans l'ECG. La zone entre S et T est la distance à laquelle l'excitation de la chambre s'éloigne et le muscle cardiaque se détend à nouveau. L'élévation de cette zone augmente une carence en oxygène, indique un infarctus et est également appelée STEMI (infarctus du myocarde avec élévation du segment ST = infarctus du myocarde avec élévation du segment ST). Il y a trois étapes, chacune avec leurs modifications typiques de l'électrocardiogramme, qui montrent l'âge de l'infarctus. En plus du STEMI, il existe un NSTEMI, un infarctus du myocarde sans élévation ST. Il est plus probable qu'il y ait un abaissement du segment ST. Le laboratoire typique avec la troponine T / I et l'augmentation enzymatique de la créatine kinase MB en sont la preuve. Avec l'ECG, plusieurs fils sont réalisés le long du cœur. De cette manière, le médecin peut également dire où se trouve l'infarctus, car précisément ces fils semblent suspects.
Procédures d'imagerie
Avec l'échocardiographie, comme une échographie, le cœur et ses structures peuvent être affichés. Les valves, les vaisseaux et la taille sont clairement visibles pour l'examinateur qualifié. L'ensemble de la fonction cardiaque peut être évaluée de l'oreillette au remplissage de la chambre en passant par la fonction de pompe. Une augmentation d'épaisseur manquante de la zone d'infarctus et un trouble du mouvement de la paroi régionale sont reconnaissables. Dans un infarctus très récent, de tels troubles du mouvement de la paroi surviennent très tôt, avant même que l'électrocardiogramme ne change et que l'enzyme augmente. S'il n'y a pas de troubles du mouvement des parois, un infarctus du myocarde peut être exclu 95% du temps.
L'imagerie par résonance magnétique peut également montrer des changements structurels dans le cœur. Cependant, l'étalon-or de l'imagerie est le cathétérisme cardiaque gauche. L'examen a lieu dans des conditions stériles. Le patient est allongé sur la table d'examen et reçoit une anesthésie locale au site de ponction. C'est soit dans l'aine sur l'artère fémorale, soit sur le poignet sur l'artère radiale. Un cathéter (fil) est ensuite avancé vers le cœur. Le cathéter est utilisé pour remplir le ventricule gauche avec un produit de contraste. Dans le même temps, des images radiographiques sont produites, qui sont transmises à un moniteur. Toute constriction ou occlusion des artères coronaires peut ainsi être clairement affichée.
En savoir plus sur le sujet sur: Diagnostic d'une crise cardiaque
Crise cardiaque illustration
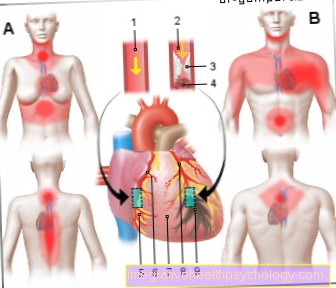
Crise cardiaque (HI)
Infarctus du myocarde (IM)
- Artère coronaire saine
(Artère coronaire)
Artère coronaire - Artère occluse
Plaque athéroscléreuse
avec caillot de sang (Thrombus) - Dépôts graisseux (plaque)
- Caillot de sang -
thrombus - Tissu musculaire sain
- Artère coronaire droite -
Dextra de l'artère coronaire - Péricarde -
Péricarde - Artère coronaire gauche -
Artère coronaire gauche - Tissu musculaire détruit
(Zone d'infarctus avec mort cellulaire)
Zones de douleur typiques lors d'une crise cardiaque:
Femme - poitrine, haut de l'abdomen, cou,
Mâchoire inférieure, colonne vertébrale, dos,
Règle NAN (nez - bras - nombril)
Homme - poitrine, estomac,
Émanation dans le bras et l'épaule,
Mâchoire inférieure, dos
Un aperçu de tousLes images du Dr-Gumpert peuvent être trouvées sur: illustrations médicales
Quels tests / tests rapides existe-t-il pour une crise cardiaque?
Afin de diagnostiquer correctement une crise cardiaque, l'anamnèse, c'est-à-dire l'interrogation du patient, joue un rôle important. Si la suspicion de crise cardiaque est confirmée, des tests sanguins sont principalement utilisés. Cela implique de tester diverses substances dans le sang qui se trouvent normalement dans les cellules du muscle cardiaque. Parce que lors d'une crise cardiaque, les cellules se brisent et versent leurs ingrédients dans le sang pour y être détectées. Une substance qui indique généralement la mort des cellules est la LDH. La LDH se trouve dans presque toutes les cellules et est impliquée dans leur métabolisme. Le marqueur typique de la présence d'une crise cardiaque est la troponine T.La troponine T est une enzyme qui se trouve uniquement dans les cellules du muscle cardiaque. Donc, s'il y en a trop dans le sang, cela indique clairement des dommages au cœur. En plus des prises de sang, un électrocardiogramme sera consulté. L'activité électrique dans le cœur est enregistrée au moyen d'électrodes. Ceux-ci sont enregistrés sous forme de vagues et de pics. Si ceux-ci s'écartent du schéma typique, une crise cardiaque est suspectée. Le plus souvent, le changement est que la distance entre l'onde S et l'onde T est plus élevée. On parle donc d'infarctus d'élévation ST.
Traitement de l'infarctus du myocarde
Selon les directives, le traitement d'une crise cardiaque doit être dans l'ordre suivant:
- Mesures générales (sécurisation de la vie)
- Traitement de reperfusion (réouverture des artères coronaires occluses)
- Prophylaxie de la re-thrombose coronarienne
- Thérapie des complications
Les médecins urgentistes sont généralement les premiers à voir un patient atteint d'une crise cardiaque. Vous donnez immédiatement de l'oxygène et un nitro (un médicament utilisé pour améliorer la circulation sanguine vers le cœur) est vaporisé sous la langue. Les anticoagulants et l'acide acétylsalicylique sont administrés par voie veineuse. Une étude a montré que l'administration précoce d'acide acétylsalicylique (aspirine) réduit le risque de décès de 20%.
De plus, les patients reçoivent des bêtabloquants, à condition qu'ils ne présentent pas de contre-indications telles qu'un rythme cardiaque bas, de l'asthme, une insuffisance cardiaque, un âge> 70 ans ou des troubles de la conduction dans le cœur. Ceux-ci abaissent la fréquence cardiaque et la tension artérielle au repos. Cela réduit le risque de développer une fibrillation ventriculaire.
Dès que la personne touchée arrive à l'hôpital, le système circulatoire est étroitement surveillé. Si la douleur est intense, des nitrates ou de la morphine (un opiacé puissant) peuvent être administrés si la douleur est intense. Le médicament à base d'acide acétylsalicylique (AAS) est poursuivi et des anticoagulants supplémentaires sont administrés. Les bêtabloquants sont également retenus comme médicaments en l'absence de contre-indication.
Il existe deux approches possibles de la thérapie de reperfusion. Dans le conservateur, ce que l'on appelle des fibrinolytiques sont administrés, qui se séparent et dissolvent ainsi le caillot sanguin qui ferme l'artère coronaire. Ces médicaments comprennent:
- Streptokinase
- Alteplase (r-t-PA) ou
- Reteplase (r-PA)
Ils ne peuvent être utilisés que si la crise cardiaque ne date pas de plus de 6 heures, il n'y a pas de contre-indications et un changement ECG confirmé a été déterminé.
Les contre-indications qui s'opposent à la thérapie de lyse (dissolution du thrombus au moyen de médicaments spéciaux) sont:
- Ulcère de l'estomac et de l'intestin (ulcère)
- Saignement du fond de l'œil
- un mal de tête
- Antécédents de troubles de la coagulation
- grossesse
- un AVC il y a moins de 6 mois (apoplexie)
- Anévrismes (gonflement anormal des vaisseaux sanguins)
- une opération moins de 1 à 2 semaines avant ou un accident
La deuxième méthode est une approche opérationnelle. Lors de l'examen du cathéter cardiaque gauche, un "angioplastie coronarienne transluminale percutanée"réalisé. C'est l'étalon-or de la thérapie des crises cardiaques. Dans cette procédure, un cathéter de guidage (petit tube) est inséré à travers l'artère inguinale (artère fémorale) ou l'artère de l'avant-bras (artère radiale) et avancé vers la valve aortique et les artères coronaires. Un cathéter à ballonnet y est inséré. Une tentative est faite pour rouvrir le vaisseau resserré ou fermé dans le cœur au moyen du ballon, qui peut être dilaté manuellement. Un stent, un petit vaisseau cylindrique en forme de filet, peut être utilisé comme support supplémentaire.
De nos jours, en tant que traitement à long terme, des anticoagulants et des bêtabloquants sont prescrits en permanence. Les anticoagulants comprennent, d'une part, ceux qui inhibent directement l'agglomération plaquettaire (acide acétylsalicylique ou clopidogrel) et, d'autre part, les coumarines, qui empêchent indirectement la coagulation du sang via la vitamine K. En outre, le patient doit prendre des médicaments hypocholestérolémiants, car ils abaissent clairement le deuxième taux d'infarctus et le taux de mortalité.
En savoir plus sur le sujet sur: Thérapie d'une crise cardiaque
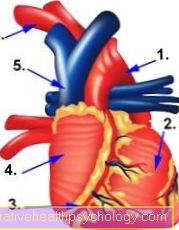
Figure anatomie coeur
- Artère principale (aorte)
- ventricule
- Artères coronaires
- Avant-cour (atrium)
- Veine cave
- Artère carotide
À quoi ressemblent les premiers soins lors d'une crise cardiaque?
Lors de la prise en charge d'une crise cardiaque, le secouriste doit poursuivre deux objectifs: l'essentiel est de soulager le cœur. De plus, les symptômes du patient doivent bien entendu être atténués le plus efficacement possible.
Étant donné que la circulation s'effondre souvent lors d'une crise cardiaque, cela peut entraîner des évanouissements. Par conséquent, le patient doit être allongé. Idéalement, le haut du corps doit être légèrement relevé. Cela signifie que moins de sang retourne vers le cœur, de sorte que le cœur peut économiser de l'énergie. Les personnes connues pour avoir des problèmes cardiaques depuis longtemps ont souvent un spray nitro. Il contient une substance qui peut dilater les vaisseaux. Étant donné que la constriction des artères coronaires est la cause de la crise cardiaque dans la plupart des cas, le médicament est idéalement adapté pour élargir à nouveau les artères en cas d'urgence.
Bien sûr, si une crise cardiaque est suspectée, le médecin urgentiste doit être appelé immédiatement. Les ambulanciers peuvent alors fournir une aide supplémentaire. Par exemple, ils fournissent de l'oxygène à la personne. Ils peuvent également donner des analgésiques pour soulager les symptômes aigus.
En savoir plus sur le sujet: Premiers secours
Stent après une crise cardiaque
Dans la plupart des cas, une crise cardiaque survient lorsqu'une ou plusieurs artères coronaires sont bloquées. Cela signifie qu'une quantité suffisante de sang ne peut plus s'écouler dans les tissus derrière la constriction. Cela conduit à un apport insuffisant en oxygène et autres nutriments. En conséquence, les cellules cardiaques meurent, ce qui peut entraîner des irrégularités dans l'action de pompage du cœur. Afin de restaurer l'approvisionnement en cellules musculaires cardiaques, la constriction ou le blocage doit être surmonté. Ceci est souvent possible avec un stent.
Un stent peut être considéré comme un treillis métallique rond. Habituellement, le stent est introduit dans l'artère coronaire avec un cathéter. Un long fil est poussé de l'artère de la cuisse ou de l'avant-bras vers le cœur, d'où le cathéter entre dans les artères coronaires. Le stent est placé dans l'artère coronaire de telle sorte qu'il repose tout autour de la paroi du vaisseau et maintient désormais le vaisseau ouvert. Afin d'éviter que le matériau obstruant ne soit déposé à nouveau, le stent est souvent recouvert en plus de certaines substances. De cette manière, l'artère coronaire affectée peut rester ouverte pendant une longue période, ce qui empêche de nouvelles crises cardiaques.
En savoir plus sur le sujet sur: Implantation d'un stent après une crise cardiaque
Contourner après une crise cardiaque
Une crise cardiaque est souvent causée par un blocage ou un rétrécissement des artères coronaires. Comme le vaisseau a une pointe étroite, le tissu derrière lui n'est plus suffisamment alimenté en sang. La thérapie évidente est donc de restaurer l'apport sanguin aux cellules. Une façon d'y parvenir est de procéder à un pontage. Habituellement, un vaisseau endogène d'une autre région du corps est utilisé pour combler la constriction. Ce vaisseau est connecté à l'artère principale et connecté à l'artère coronaire derrière la constriction. Cela permet au sang de circuler au-delà du point étroit et de fournir à nouveau les cellules du muscle cardiaque.
Figure valvules cardiaques
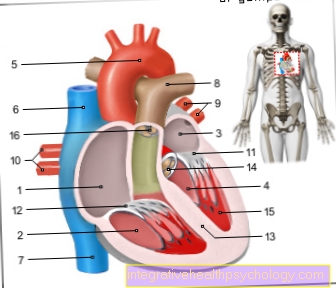
- Oreillette droite -
Atrium dextrum - Ventricule droit -
Ventriculus dexter - Oreillette gauche -
Atrium sinistrum - Ventricule gauche -
Ventriculus sinistre - Arc aortique - Arcus aortae
- Veine cave supérieure -
Veine cave supérieure - Veine cave inférieure -
La veine cave inférieure - Tronc de l'artère pulmonaire -
Tronc pulmonaire - Veines pulmonaires gauches -
Venae pulmonales sinastrae - Veines pulmonaires droites -
Venae pulmonales dextrae - La valve mitrale - Valva mitralis
- Valve tricuspide -
Valva tricuspide - Cloison de chambre -
Septum interventriculaire - La valve aortique - Aorte valva
- Muscle papillaire -
Muscle papillaire
Vous pouvez trouver un aperçu de toutes les images du Dr-Gumpert sur: illustrations médicales
Après une crise cardiaque dans un coma artificiel
Les personnes qui souffrent d'une crise cardiaque très grave sont souvent placées dans un coma artificiel. En conséquence, le corps utilise moins d'énergie pour que le cœur puisse mieux récupérer. Les personnes sont ventilées artificiellement, et elles ont également divers accès (principalement des connexions aux veines) par lesquels des médicaments peuvent être administrés. Ces médicaments sont censés soutenir le cœur et le système circulatoire, tant que le cœur n'est pas capable de le faire seul. Cependant, le coma artificiel présente également des inconvénients. Les fonctions corporelles fonctionnent «en veilleuse» pendant un certain temps, donc après le réveil, les gens doivent s'habituer à nouveau au stress quotidien.
prévoir

Malheureusement, un grand nombre (près de 40%) meurent encore le premier jour après une crise cardiaque. Sans revascularisation à l'hôpital, 15% d'entre eux meurent. Cela augmente le risque de mourir d'une crise cardiaque à environ 50% au cours du premier mois.
Au cours des deux premières années suivant la sortie, 5 à 10% de toutes les personnes touchées souffrent de mort cardiaque subite.
Le pronostic à long terme dépend de plusieurs facteurs. D'une part, sur la taille de la zone d'infarctus et les signes d'ischémie (oppression thoracique et signes d'électrocardiogramme) et, d'autre part, sur l'arythmie cardiaque et le nombre de vaisseaux impliqués.
La persistance des facteurs de risque est également un facteur important.
- Augmentation du cholestérol LDL
- hypertension artérielle
- Fumée
- Diabète sucré
- Âge (plus de 45 ans pour les hommes et plus de 55 ans pour les femmes)
Si possible, les facteurs de risque ci-dessus doivent être maîtrisés pour améliorer un peu le pronostic.
En savoir plus sur le sujet sur: Pronostic de crise cardiaque
Arythmies après une crise cardiaque
Une crise cardiaque survient lorsque les cellules du muscle cardiaque ne reçoivent pas suffisamment de sang et d'autres nutriments. C'est souvent le cas lorsque les artères coronaires sont bloquées. Les cellules du muscle cardiaque meurent en raison d'un apport insuffisant. Le signal qui stimule la contraction des cellules musculaires cardiaques est transmis de cellule en cellule et via de fins faisceaux nerveux. La mort cellulaire peut entraîner des interruptions de la transmission de ce stimulus. En conséquence, le cœur ne bat plus de manière coordonnée. Le rythme se mélange. Ces arythmies cardiaques peuvent persister même après la situation d'infarctus aigu. Cependant, ils peuvent être traités avec des médicaments.
Quelles sont les chances de survie après une crise cardiaque?
Environ la moitié des personnes qui souffrent d'une crise cardiaque meurent dans la situation aiguë. Cela est principalement dû aux arythmies cardiaques qui sont déclenchées par l'infarctus et ne peuvent pas être corrigées assez rapidement. Pour la survie à long terme après une crise cardiaque, les 2 premières heures après la crise cardiaque sont particulièrement cruciales. Plus la personne touchée est traitée rapidement et plus la constriction des artères coronaires se dilate rapidement, meilleur est le pronostic. De plus, la survie dépend bien entendu de la taille de la zone touchée et donc des complications ultérieures. Environ 5 à 10% meurent de mort subite cardiaque au cours des 2 premières années après une crise cardiaque. Le taux de nouvelles crises cardiaques est également élevé.
la prévention
Comment pouvez-vous prévenir une crise cardiaque maintenant? Un mode de vie sain est la chose la plus importante. Le tabagisme est lié à un risque multiplié par trois de crise cardiaque. Il devrait être terminé le plus tôt possible. Une alimentation saine dite «méditerranéenne» a du sens. Il faut consommer peu de graisse animale et de viande. Les huiles végétales et beaucoup de légumes et de fruits doivent être consommés. Faire de l'exercice régulièrement peut réduire le risque d'infarctus du myocarde. Toute personne souffrant de facteurs de risque tels que le diabète sucré ou l'hypertension artérielle doit maintenir les valeurs dans la plage normale sous un contrôle strict.
En savoir plus sur le sujet: Comment pouvez-vous éviter une crise cardiaque?
réhabilitation
La réadaptation, ou réadaptation en bref, vise à aider les personnes atteintes de maladies cardiaques à retrouver autant que possible leur santé physique et mentale et à reprendre leur vie quotidienne.
Il existe quatre domaines de réadaptation cardiaque.
- Somatique (physique): Une mesure d'entraînement conçue individuellement devrait aider les personnes touchées à redevenir productives et résilientes.
- Éducatif: Un mode de vie sain doit être acquis. De plus, le médicament est discuté. Pourquoi c'est important et les conséquences de ne pas prendre le médicament. Les personnes touchées sont donc plus sensibles et en prennent plus régulièrement.
- Émotionnel: les patients souffrant de crise cardiaque souffrent souvent de problèmes psychologiques tels que la dépression ou l'anxiété. Le personnel formé est sur place et peut soutenir les personnes concernées.
- Social: Un superviseur aide le patient à se remettre dans la vie de tous les jours. Des conseils et des informations sur divers domaines tels que les voyages en avion, la conduite automobile, le travail, la sexualité sont donnés.
La rééducation est divisée en trois phases:
La phase 1 commence à l'hôpital. Une mobilisation rapide est recherchée. La phase 2 se déroule soit en hospitalisation, soit en ambulatoire dans une clinique de réadaptation. Les quatre domaines de réadaptation cardiaque mentionnés ci-dessus sont au programme. La phase 3 comprend des soins de suivi à vie pour le patient infarctus. L'objectif est que les personnes touchées puissent à nouveau mener une vie quotidienne normale et ne soient que peu ou pas du tout limitées par les conséquences d'une crise cardiaque.
En savoir plus sur le sujet sur: Rééducation d'une crise cardiaque