Orbitopathie endocrinienne
synonyme
Ophtalmopathie endocrinienne
introduction
L'orbitopathie endocrinienne est une affection qui affecte les yeux et leurs orbites (appelée orbite). Il appartient au groupe des maladies auto-immunes spécifiques à un organe. Cela comprend toutes les maladies qui attaquent le corps et ses organes par des processus et des fonctions mal dirigés du propre système immunitaire du corps. Cette attaque peut se produire sur tout le corps (c'est ce qu'on appelle un organe non spécifique) ou elle peut être limitée à des organes ou à des systèmes d'organes individuels (c'est-à-dire spécifiques à un organe), comme c'est le cas avec l'orbitopathie endocrinienne. La majorité des patients atteints d'orbitopathie endocrinienne développent ce symptôme dans le cadre d'un dysfonctionnement thyroïdien.
En général, on peut dire que les troubles thyroïdiens touchent beaucoup plus souvent les femmes que les hommes.
Détection de l'orbitopathie endocrinienne
Quels sont les symptômes de l'orbitopathie endocrinienne?
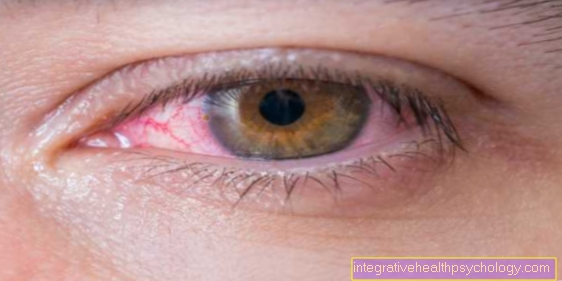
L'orbitopathie endocrinienne est relativement facile et rapide à reconnaître, même pour le profane médical: les yeux du patient atteint dépassent de leur orbite (dans le jargon technique, cela s'appelle l'exophtalmie) et les paupières supérieures semblent relevées (également appelée rétraction des paupières), de sorte que les yeux semblent anormalement grands et grands ouverts. Cependant, la taille et le volume des yeux eux-mêmes ne changent pas avec l'orbitopathie endocrinienne. Les changements décrits peuvent être attribués à un changement structurel et de volume dans le tissu musculaire, le tissu conjonctif et le tissu adipeux qui se trouve derrière les yeux chez chacun de nous. Au fur et à mesure qu'il augmente et gonfle, les globes oculaires sont poussés vers l'avant, pour ainsi dire, donnant l'impression d'être eux-mêmes gonflés. L'orbitopathie endocrinienne survient presque toujours en association avec d'autres symptômes. Il s'agit principalement d'une glande thyroïde hypertrophiée (un soi-disant goitre thyroïdien) et d'un cœur qui bat (un Tachycardie). Ces trois symptômes sont communément appelés "Trias de Merseburg«Ensemble et ils surviennent classiquement dans la maladie de Graves. Le nom de cette triade de symptômes est dérivé de la personne qui l'a décrit pour la première fois, le médecin Carl Adolph von Basedow de Merseburg, qui l'a publié scientifiquement en 1840 sous ce nom.
L'orbitopathie endocrinienne survient généralement des deux côtés, mais ne peut en principe se produire que dans un seul œil. Dans la plupart des cas, les deux yeux ne sont pas également gravement touchés (cependant, la littérature spécialisée n'est pas d'accord ici sur la situation de l'étude).
Comment diagnostique-t-on l'orbitopathie endocrinienne?
Le diagnostic d'orbitopathie endocrinienne est principalement posé cliniquement par le médecin examinateur, ce qui signifie que l'apparence du patient est une indication si claire de la maladie que les tests de laboratoire ne servent essentiellement qu'à confirmer. L'exophtalmie (protrusion du globe oculaire), généralement en combinaison avec un cœur qui bat et une thyroïde hypertrophiée, est typique de la maladie de Graves.
D'autres diagnostics tels que des tests sanguins et des méthodes d'imagerie sont utilisés pour déterminer la gravité de la maladie et pour évaluer son évolution. La spectroscopie par résonance magnétique nucléaire (RMN) s'est avérée particulièrement appropriée. Dans tous les cas, il faut exclure qu'une tumeur située derrière l'œil soit responsable de l'exophtalmie.
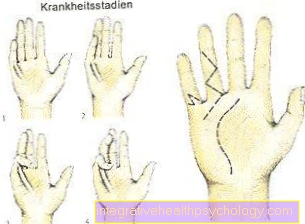
Si aucune implication hormonale ne peut être trouvée dans l'analyse sanguine, il ne s'agit pas d'une orbitopathie endocrinienne. Afin de pouvoir documenter de manière uniforme l'évolution de l'orbitopathie endocrinienne, celle-ci est divisée en six étapes différentes:
- Étape 1: la rétraction des paupières supérieures
- Stade 2: les paupières gonflent et la conjonctive des yeux s'enflamme
- Étape 3: exophtalmie
- Stade 4: les muscles oculaires sont limités dans leur mobilité, une double vision se produit
- Étape 5: la cornée présente des dommages initiaux
- Stade 6: la compression des nerfs optiques entraîne une détérioration de la vision, éventuellement un glaucome (glaucome)
Traiter l'orbitopathie endocrinienne
Comment l'orbitopathie endocrinienne est-elle traitée?
Malheureusement, aucune thérapie causale n'a encore été développée. Cependant, il est possible de traiter les symptômes et ainsi aider le patient. La cortisone est le premier choix ici. Si l'effet n'est pas encore suffisant, d'autres préparations sont disponibles. Afin de maximiser l'efficacité de la thérapie, il est important qu'il y ait une collaboration interdisciplinaire, en particulier entre les services de médecine interne, de radiothérapie, d'ophtalmologie et de chirurgiens spécialistes.
La visite d'un psychologue est également décrite par le patient dans de nombreux cas comme étant très relaxante et relaxante.
Malgré tous les efforts, une amélioration des symptômes ne peut malheureusement être obtenue que chez environ 30 pour cent de toutes les personnes touchées.Dans 60%, la condition reste inchangée et dans 10%, même une détérioration est enregistrée. Les mesures thérapeutiques visent principalement à contenir les processus inflammatoires dans l'orbite oculaire et à prévenir les dommages consécutifs aux yeux.
En raison de la protrusion constante des yeux et de la fermeture parfois incomplète des paupières, il est nécessaire de garder les yeux artificiellement humides afin d'éviter que la cornée ne se dessèche et ne se déchire. Des gouttes oculaires spéciales et des pommades oculaires peuvent aider.
De plus, le dysfonctionnement thyroïdien (s'il existe) doit être traité. À long terme, cependant, la cortisothérapie à forte dose comporte également certains risques et effets secondaires: gain de poids et sautes d'humeur peuvent survenir, ou des ulcères d'estomac peuvent se former).
Des études récentes montrent qu'une consommation régulière de sélénium peut ralentir la progression de l'orbitopathie endocrinienne. Cependant, il ne fait pas encore partie de la thérapie standard en Allemagne.
Prévention de l'orbitopathie endocrinienne
Quelles sont les causes de l'orbitopathie endocrinienne?
Le fait qu'il ne soit toujours pas possible pour les médecins de traiter une orbitopathie endocrinienne de manière causale est dû notamment au fait que les causes exactes de la maladie n'ont pas encore été pleinement étudiées.
Très probablement, une maladie auto-immune héréditaire amène les propres cellules du système immunitaire du corps à former des auto-anticorps contre les soi-disant récepteurs de la thyrotropine. Ces récepteurs sont les «points d'ancrage» de la propre hormone thyrotropine du corps (TSH pour faire court), qui est libérée pour stimuler la croissance de la glande thyroïde. Ces récepteurs spéciaux de la thyrotropine ne se trouvent pas seulement dans la glande thyroïde, mais également dans les tissus de l'orbite oculaire, où ils peuvent également réagir avec la croissance à l'hormone libérée.
L'orbitopathie endocrinienne peut être observée chez environ dix pour cent de toutes les personnes atteintes d'une forme de maladie thyroïdienne. Dans plus de 90 pour cent, il survient dans le contexte de la maladie de Graves et dans environ 60 pour cent en combinaison avec une thyroïde hyperactive (un soi-disant Hyperthyroïdie).
L'orbitopathie endocrinienne ne doit pas nécessairement survenir en même temps qu'une maladie thyroïdienne, elle peut être perceptible des années plus tard ou beaucoup plus tôt. Les scientifiques supposent donc que l'orbitopathie endocrinienne a ses causes en dehors de la glande thyroïde et est sujette aux mêmes processus auto-immunes que la maladie de Graves elle-même.
On sait que la prédisposition génétique et les influences environnementales sont pertinentes pour la maladie, qui peut être décrite comme extrêmement complexe. On a constaté que les patients recevant une thérapie à l'iode radioactif peuvent parfois développer une orbitopathie endocrinienne ou une orbitopathie déjà existante s'aggrave considérablement au cours de son évolution.
L'orbitopathie endocrinienne et la thyroïdite de Hashimoto (également connue sous le nom de maladie de Hashimoto) surviennent ensemble ou entièrement sans aucune atteinte de la glande thyroïde.
Une forte consommation de nicotine affecte négativement à la fois la gravité de la maladie et son évolution clinique.
Évolution d'une orbitopathie endocrinienne
Comment fonctionne l'orbitopathie endocrinienne?
Les caractéristiques cliniques associées à la maladie sont dynamiques dans leur évolution et se caractérisent principalement par une augmentation des niveaux d'inflammation et un changement structurel des tissus derrière les yeux et les muscles oculaires. Chez certains patients, les yeux dépassent tellement ou les paupières supérieures sont tellement tirées vers le haut qu'il n'est plus possible de fermer complètement la paupière. Dans ces cas on parle de lagophtalmie. Cela favorise à son tour le développement d'ulcères cornéens.
En général, l'évolution de l'orbitopathie endocrinienne est différente chez chaque patient et la maladie n'est pas toujours constamment active. Hormis les problèmes organiques et fonctionnels qui accompagnent cette maladie, l'aspect cosmétique ne doit pas non plus être négligé. Les patients se sentent souvent stigmatisés et évités dans la vie de tous les jours, ce qui entraîne un fardeau psychosocial très élevé pour l'individu. Au fil du temps, la science a mis en place plusieurs méthodes de traitement qui combattent les symptômes et les problèmes cliniques de l'orbitopathie endocrinienne. Cependant, il n'est pas encore possible de remédier aux causes de la maladie. Il n'y a donc actuellement aucune thérapie causale.
Le développement d'une orbitopathie endocrinienne est le résultat de processus immunitaires extrêmement complexes et pathologiquement modifiés dans le corps. Ceux-ci sont déclenchés par ce que l'on appelle les lymphocytes B et les lymphocytes T autoréactifs (globules blancs), qui assurent une production accrue d'anticorps. Ces auto-anticorps sont dirigés contre les structures des récepteurs de la thyrotropine.
Les soi-disant fibroblastes, un type spécial de cellules situées dans le tissu derrière les yeux, réagissent très fortement aux stimuli inflammatoires. Ils provoquent une formation accrue de cellules graisseuses et une augmentation du volume des tissus.
Une consommation excessive de nicotine peut avoir le même effet.
En raison de ces processus inflammatoires déclenchés par le propre système immunitaire du corps, tout le tissu derrière les yeux gonfle de plus en plus et, comme il n'y a nulle part où aller, pousse le globe oculaire de plus en plus vers l'avant. Une exophtalmie se développe (protrusion du globe oculaire). En raison de l'étirement excessif permanent, les muscles oculaires perdent également de la force et de la stabilité et les patients souffrent d'une double vision. Un autre symptôme classique est une croissance diffuse des tissus adipeux dans la zone des yeux, également connue sous le nom de lipomatose.













.jpg)